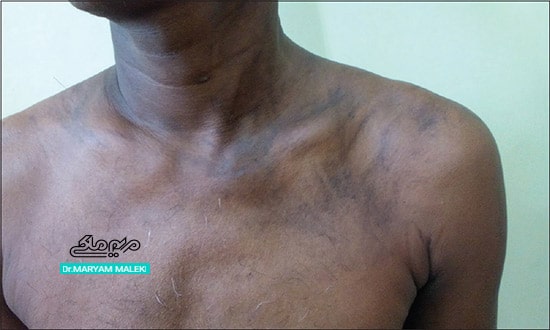
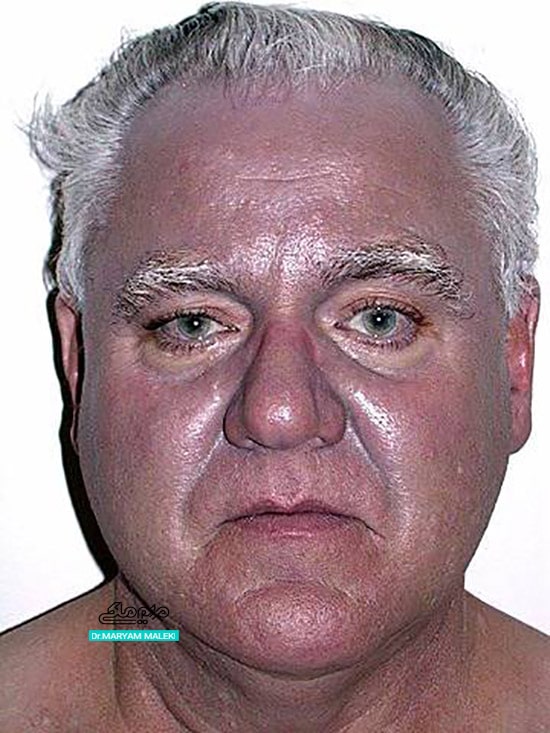
شکل 1 هیپرپیگمانتاسیون یا تغییر رنگ تیره
چه عواملی باعث پیگمانتاسیون پوست به دنبال مصرف دارو میشود؟
مکانیسمهای مختلفی ممکن است در تغییر رنگدانه پوست ناشی از دارو نقش داشته باشند.- فلزات سنگین مانند آهن، نقره و طلا ممکن است در اثر آسیب به عروق پوستی در درم رسوب کنند. اگر در مقادیر کافی در پوست رسوب کند، ممکن است بدون افزایش ملانین، تغییر رنگ خاصی در پوست مشاهده شود.
- برخی از داروها با ملانین واکنش میدهند و یک کمپلکس رنگدانه دارویی ایجاد میکنند.
- قرار گرفتن در معرض نور خورشید اغلب باعث تحریک سنتز ملانین ناشی از خورشید در ایجاد این کمپلکسها میشود.
- برخی از داروها باعث ایجاد هیپرملانوز (تجمع ملانین) به عنوان تغییر پس از التهاب غیراختصاصی (PIH) در افراد مستعد میشوند. این اغلب با قرار گرفتن در معرض نور خورشید بدتر میشود.
- برخی از داروها مستقیما با تجمع یا واکنش با سایر مواد موجود در پوست باعث ایجاد رنگدانه میشوند.
پیگمانتاسیون پوست ناشی از دارو چه ویژگیهای بالینی دارد؟
ویژگیهای بالینی پیگمانتاسیون پوست ناشی از دارو، با توجه به داروی مورد نظر بسیار متغیر است. طیف وسیعی از الگوها و رنگها ممکن است شکل بگیرد.داروهای ضدمالاریا
هیپرپیگمانتاسیون یا تغییر رنگ تیره یکی از بدنامترین عوارض جانبی پوستی این گروه دارویی محسوب میشود. این داروها دارای اثر ضدمالاریای قوی، ضدالتهاب و تنظیمکننده سیستم ایمنی هستند و بنابراین در درمان اختلالات مختلف خودایمنی مانند لوپوس سیستمیک و آرتریت روماتوئید علاوهبر درمان مالاریا استفاده میشوند. داروهای ضدمالاریایی که بیشتر باعث ایجاد تغییر رنگ پوست میشوند عبارتند از کلروکین، هیدروکسیکلروکین، آمودیاکین و کیناکرین. این داروها ارتباط ثابت شدهای با رنگدانههای اپیدرمی دارند و تخمین زده میشود که ۲۵ درصد از بیمارانی که حداقل به مدت ۴ ماه یکی از داروهای ضدمالاریای فوق را دریافت کردهاند دچار تغییر رنگ خاکستری مایل به آبی یا بنفش شوند. تغییر رنگ اغلب در نواحی جلوی ساق پا ظاهر می شود اما میتواند کل بستر ناخن، بینی، گونهها، پیشانی، گوشها و مخاط دهان (به ویژه کام سخت) را درگیر کند. عوارض رنگدانهای این دارو معمولا برگشتپذیر است و طی چند ماه پس از قطع عامل تحریککننده، برگشت آهسته رنگ پوست به حالت اولیه را خواهیم داشت.داروهای شیمی درمانی
داروهای شیمیدرمانی سرطان میتوانند باعث ایجاد عوارض جانبی مختلف پوستی از جمله حساسیت به نور و افزایش رنگدانههای منتشر یا موضعی پوست، ناخنها و غشاهای مخاطی شوند. داروهای مختلف شیمیدرمانی در این گروه، الگوها و رنگهای متمایزی از رنگدانهها را ایجاد میکنند. داروهای شناخته شده برای ایجاد رنگدانههای پوستی شامل بلئومایسین، بوسولفان، دوکسوروبیسین، دانوروبیسین، فلوروراسیل، سیکلوفسفامید، کارموستین و دوکتاکسل است.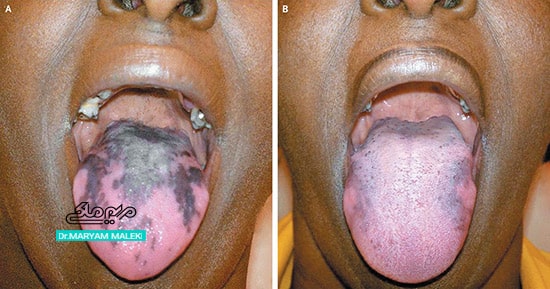
شکل 2 هیپرپیگمانتاسیون زبان بهدنبال شیمیدرمانی
بلئومایسین یک آنتیبیوتیک سیتوتوکسیک است که برای درمان بدخیمیهایی مانند سرطان بیضه و لنفوم هوچکین استفاده میشود. این دارو با طیف گستردهای از عوارض جانبی پوستی از جمله هیپرپیگمانتاسیون یا تغییر رنگ تیره در ۲۰ درصد از بیماران همراه است.
شکل 3 بلئومایسین
هیپرپیگمانتاسیون معمولا در عرض ۱ تا ۹ هفته پس از تجویز دارو در دوزهای ۱۵ تا ۳۰ میلیگرم ظاهر میشود و میتواند با خارش، باند رنگدانهای ناخن یا هر دو همراه باشد. تغییر رنگ پوست از تیرگی کل بدن تا تیرگی منطقهای متفاوت است.فلزات سنگین
- فلزات سنگین مانند، طلا، نقره، بیسموت و جیوه به دلیل توانایی آنها در ایجاد اختلالات رنگدانهای شناختهشده هستند. با کاهش استفاده از این فلزات در درمانهای بالینی فعلی، شیوع این پدیده در حال کاهش است.
- امروزه استفاده از سیلور سولفادیازین هنوز به عنوان درمان سوختگیهای وسیع در نظر گرفته میشود.

شکل 4 آرژریا چیست
- جذب سیستمیک نقره منجر به تغییرات رنگدانهای عمومی خاکستری میشود که به آن آرژریا می گویند.
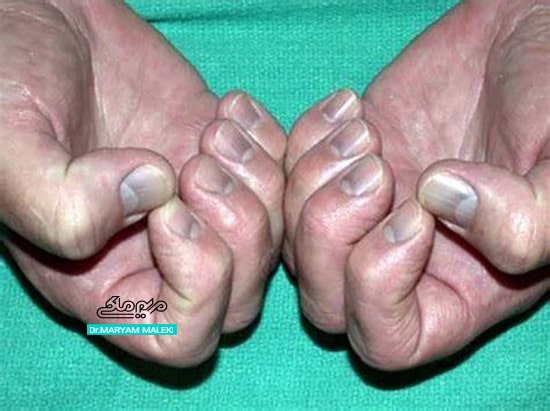
شکل 5 آرژریا در ناخنها
- تغییر رنگ پوست بیشتر در نواحی در معرض آفتاب دیده میشود و اغلب ناخنها، اسکلرا و غشاهای مخاطی بیمار را درگیر میکند، در حالی که در چینهای پوست سالم هستند.
- پیگمانتاسیون ممکن است در نواحی مثل گوش شدیدتر باشد، به دلیل استفاده از گوشوارههای نقرهای یا سوزنهای طب سوزنی.
شکل 6 تغییر رنگ پوست بهدنبال مصرف جیوه
تتراسایکلینها
اختلالات رنگدانهای عوارض جانبی نگرانکنندهای است که با گروه داروهای تتراسایکلین همراه است، بهویژه با مصرف مینوسیکلین. تتراسایکلینها، از جمله مینوسیکلین با تغییر رنگ قهوهای دندانها در کودکان ارتباط دارند. استفاده از این داروها در کودکان زیر 9 سال توصیه نمیشود. مینوسیکلین یک آنتیبیوتیک محلول در چربی با خواص ضدالتهابی است که اغلب در درمان آکنه یا سایر بیماریهای التهابی استفاده میشود. عوارض جانبی پوستی ناشی از استفاده از آن شایع است، به طوری که در ۳-۵٪ از کل بیمارانی که استفاده طولانی مدت از آن را گزارش میکنند، تغییرات رنگدانهای ایجاد میشود. علاوهبر دوره طولانی مدت مصرف دارو سایر عوامل مانند دوز تجمعی، قرار گرفتن بیش از حد در معرض آفتاب و تغییرات التهابی پوستی قبلی، خطر افزایش هایپرپیگمانتاسیون مرتبط با مینوسیکلین را افزایش میدهد. ماینوسیکلین دارای سه الگوی کلاسیک و متمایز از هیپرپیگمانتاسیون شدن است: نوع ۱ تغییر رنگ آبی-مشکی است که روی اسکارها و زخمها و محل های التهابی ایجاد میشود. این تغییر رنگ در نتیجه رسوب پوستی هموسیدرین یا آهن است.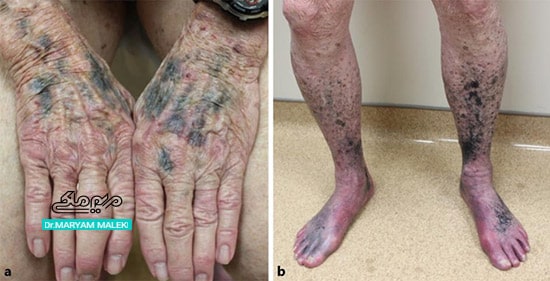
شکل 7 تغییرات رنگدانه در پوست بهدنبال مصرف ماینوسایکلین
نوع ۲ رنگدانههای آبی-خاکستری پوست در اندامها، به ویژه جلوی ساق پاها (که ممکن است رنگدانههای ضد مالاریا را تقلید کند) است. این تغییرات از رسوب ملانین و گرانولهای حاوی آهن در درم و زیر پوست ناشی میشود.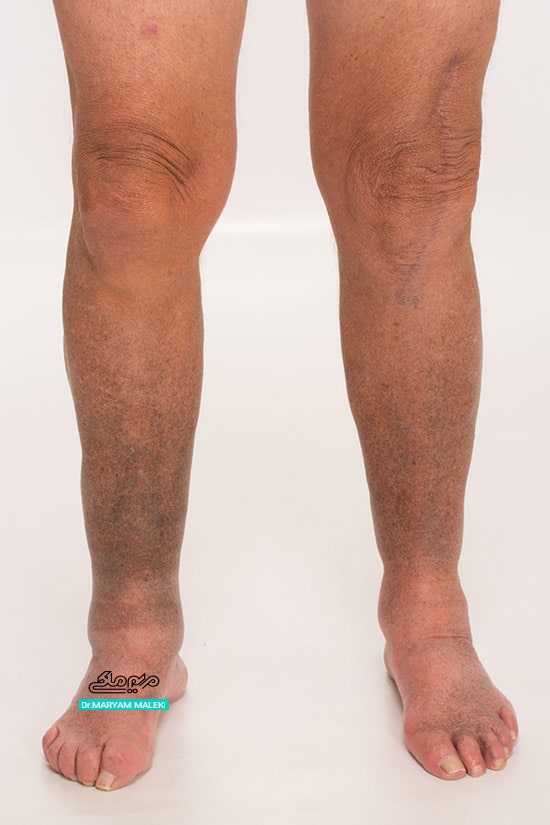
شکل 8 تغییر رنگ پوست بهدنبال مصرف بلوئومایسین
نوع ۳ هیپرپیگمانتاسیون قهوهای "گل آلود" عمومی است که بیشتر در قسمتهای در معرض آفتاب دیده میشود. علاوهبراین الگوهای بالینی، بافتهای دیگر مانند اسکلرا، مخاط دهان، تیروئید، سینه، آئورت، استخوانها و غدد لنفاوی ممکن است دچار رنگدانه شوند. قطع درمان ماینوسیکلین به طور معمول منجر به محو شدن تدریجی رنگدانهها میشود، اگرچه در برخی موارد علائم هرگز به طور کامل برطرف نمیشوند. در سالهای اخیر، لیزرهای Q سوئیچ مانند یاقوت Q-switched، الکساندرایت و Nd-Yag در کاهش یا پاکسازی رنگدانههای ناشی از مینوسیکلین موفق بودهاند.سایر داروها
- داروهای دیگر مرتبط با دیسپیگمانتاسیون مخاطی شامل قرصهای ضدبارداری خوراکی، پسورالن و هیدروکینون موضعی است. تقریبا ۳۰ درصد از کل زنانی که از استروژن خوراکی استفاده میکنند، لک صورت را به صورت ملاسما گزارش میدهند. قطع درمان هورمونی همراه با اجتناب شدید از آفتاب امکان رفع هیپرپیگمانتاسیون را فراهم میکند.
- هیدروکینون یک ماده شیمیایی روشنکننده پوست است که معمولا در درمان تیرگی و لکهای پوست استفاده میشود. نشان داده شده است که رنگدانههای آبی-مشکی مشابه آن چه در بیماری اکرونوز ارثی دیده میشود، با استفاده موضعی از هیدروکینون در افراد با پوست تیره ایجاد میشود.
- گزارش شده است که داروهای موضعی چشمی (لاتانوپروست و بیماتوپروست) که برای درمان گلوکوم یا رشد و پرپشتی مژه استفاده میشوند باعث تیرگی پوست اطراف چشم و تیره شدن عنبیه میشوند.
- همچنین تغییر رنگ زرد منتشر پوست و مخاط به دنبال مصرف بیش از حد بتاکاروتن (کاروتنمی) موجود در برخی سبزیجات و مکملهای غذایی دیده شده است.
شکل 9 هیدروکینون
درمان پیگمانتاسیون پوست ناشی از دارو چیست؟
پیگمانتاسیون پوست ناشی از دارو میتواند از نظر زیبایی ناخوشایند باشد. مهمترین عامل در مدیریت اختلال رنگدانه ناشی از دارو شامل شناسایی و قطع داروی تحریککننده است. در بسیاری از موارد هنگامی که عامل دارویی قطع میشود، محو شدن ضایعات رنگدانهای رخ میدهد. با این حال پیگمانتاسیون ممکن است به مدت طولانی ادامه یابد یا دائمی شود. بیشتر تیرگیهای مخاطی ناشی از دارو برگشتپذیر هستند و با اجتناب از داروی تحریککننده خودبهخود برطرف میشوند. از آن جا که بسیاری از داروهایی که باعث رنگدانه شدن پوست میشوند باعث واکنشهای حساسیت به نور نیز میشوند، معمولا محافظت در برابر آفتاب توصیه میشود. استفاده از کرمهای ضدآفتاب و پرهیز هوشیار از نور خورشید برای جلوگیری از پیشرفت یا عود تغییرات رنگدانهای مفید است. در مواردی که در آن چندین دارو ممکن است به عنوان علت ایجاد رنگدانه دخیل باشند، باید تصمیمی گرفته شود که تمام داروهای غیرضروری قطع شود. در مورد داروهای ضروری و نجاتدهنده زندگی، اغلب کاهش دوز دارو برای کاهش تیرگی ناشی از دارو کفایت میکند و لازم نیست که الزاما دارو قطع شود. علاوهبراین فقط توضیح دادن ماهیت خوشخیم واکنش پوستی برای بیمار ممکن است اضطراب بیمار را کاهش داده و زمان لازم برای تعیین داروی تحریککننده را در اختیار پزشک قرار دهد.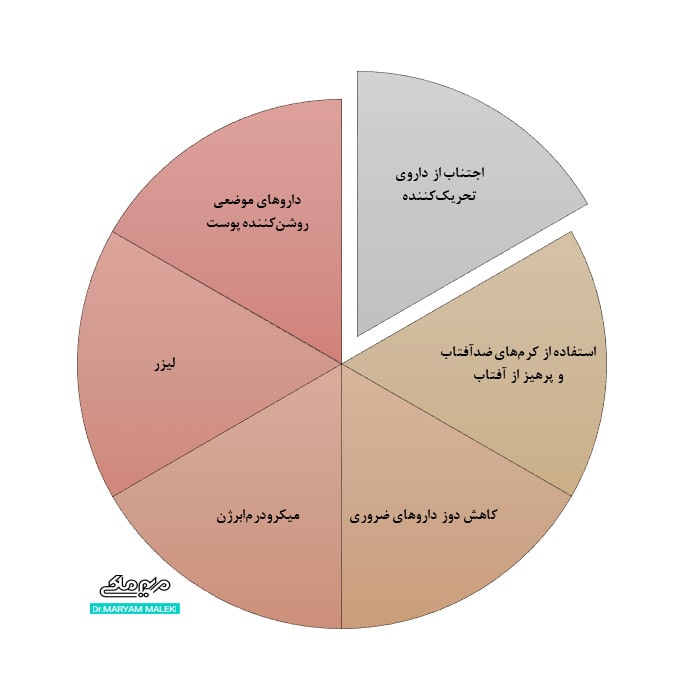
شکل 10 درمان پیگمانتاسیون پوست
داروهای موضعی روشنکننده پوست و درمان با میکرودرمابرژن و لیزر (به عنوان مثال لیزر الکساندرایت Q-switched، لیزر ان دی یاگ کیوسویچ و لیزر یاقوتی Q-switch) گزارش شده است که موارد تغییر رنگدانهای دائمی را بهبود میبخشد. استفاده از این روشهای درمانی بحثبرانگیز است زیرا نتایج متناقضی را نشان داده است و ارزیابی بیشتر مورد نیاز است.تعداد بازدید از این مطلب: 1040
لطفا از عکسهای قبل و بعد بیماران در گالری تصاویر دیدن فرمایید.
آدرس: اصفهان-خ چهارباغ بالا جنب مجتمع پارک ساختمان گلستان طبقه فوقانی بانک سپه مرکز لیزر هور (دکتر مریم ملکی)
تلفن :03136662224


۰ دیدگاه