کورتیکواستروئیدهای موضعی در سال ١٩۵٢، به عنوان مهمترین نقطه عطف در درمان اختلالات پوستی شناخته شدند. به تدریج انواع جدیدتر کورتونهای موضعی با قدرتهای مختلف تولید شدند که در درمان اختلالات التهابی پوست مورد استفاده قرار گرفتند. اگرچه این داروها دارای فواید درمانی هستند، اما این اثرات دارویی، استفاده از آنها را به یک شمشیر دولبه تبدیل کرده است. نگرانی که در استفاده از داروهای کورتون وجود دارد، فروش نامحدود و بدون نسخه آنهاست که منجر میشود بیشتر افراد به صورت خودسرانه از آنها استفاده کنند. استفاده مداوم از این داروها در حال افزایش است و برخی عوارض جانبی موضعی و سیستمیک به دنبال دارد. این عوارض در کورتونهای با قدرت بالاتر و استعمال آنها در نواحی بدن با بافت نرمتر، به ویژه صورت و اندام تناسلی بیشتر است. شایع ترین عوارض شامل نازک شدن پوست، ایجاد ترکهای پوستی، روزاسه، التهاب پوست اطراف دهان و آکنه میباشد. عوارض کمتر شایع، شامل افزایش موهای زائد، تغییر رنگدانههای پوست، تأخیر در بهبود زخم و تشدید عفونت میباشد. در این مقاله دکتر مریم ملکی به بررسی عوارض مصرف درازمدت پمادهای کورتون دار موضعی میپردازند.
آتروفی پوست
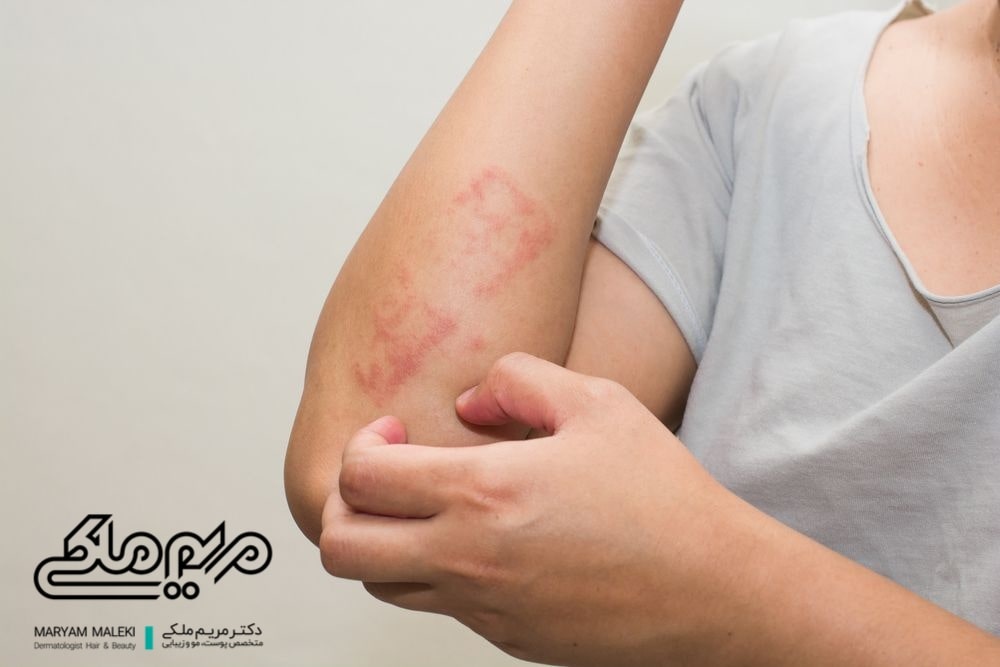
آتروفی یا نازک شدن پوست، شایعترین عارضه جانبی است که توسط تمام کورتیکواستروئیدهای موضعی ایجاد میشود. اولین بار این عارضه در استفاده از تریامسینولون استونید موضعی گزارش شد. تغییرات آتروفیک میتواند هم لایه اپیدرم و هم لایه درم را درگیر کند. تغییرات میکروسکوپی در اپیدرم پس از ٣ تا ١۴ روز از شروع درمان قابل مشاهده است. پس از استفاده طولانی مدت از دارو، لایه گرانولوزوم و لایه شاخی پوست نازک میشود، ساخت لیپیدهای لایه شاخی و گرانولهای کراتوهیالین و تشکیل کورنئودسموزوم که برای یکپارچگی ساختارهای لایه شاخی ضروری است، سرکوب میشود. استروئیدهای موضعی باعث جذب ماده پایه موکوپلی ساکارید در لایه درم میشوند. استفاده مکرر باعث نازک شدن اپیدرم و تغییرات در بافت همبند درم میشود که منجر به شلی، چین و چروک، براق شدن پوست، استریا یا ترکهای پوستی، شکنندگی، کاهش رنگدانه و برجسته شدن وریدهای پوست میشود. کاهش بافت همبند که نقش حمایتی برای بستر عروق پوستی دارند موجب گشادشدن و نمایان شدن عروق پوستی میشود.
درجه آتروفی پوست به عواملی مانند سن، محل استعمال و قدرت دارو بستگی دارد.
این عارضه برگشت پذیر میباشد، یعنی با قطع مصرف دارو، پوست به حالت طبیعی برمیگردد اما ممکن است ماهها طول بکشد تا پوست به روند طبیعی خود بازگردد.
کاهش رنگدانههای پوست
در صورت استفاده موضعی روی پوست یا تزریق موضعی دارو به داخل ضایعه، این عارضه ایجاد میشود. با این حال، مکانیسم کاهش رنگدانههای پوست مشخص نیست. کاهش رنگدانههای پوست به شکل خطی، به دلیل جذب کریستالهای استروئیدی از طریق عروق لنفاوی است.
تریامسینولون به دلیل اینکه ذرات آن تمایل بیشتر به تجمع دارند و چگالی بیشتری دارد و سایز ذرات آن بزرگتر میباشد، بیشتر از سایر داروهای این دسته موجب کاهش رنگدانههای پوستی میشود. به همین خاطر برای بیماران با پوست تیره که دارای ضایعات سطحی هستند، استفاده از این دارو توصیه نمیشود.
افزایش رنگدانههای پوست
این عارضه در استفاده از کورتونهای داخل ضایعهای ایجاد میشود.
استریا
کورتیکواستروئیدهای موضعی باعث استریا یا ترکهای پوستی میشوند. این ترکهای پوستی باید از ترکهای پوستی که به دلیل افزایش وزن و بارداری رخ میدهند تمایز داده شوند.
آلرژی تماسی
حساسیت بیش از حد به کورتونهای موضعی ممکن است باعث تداوم یا بدتر شدن بیماریهای پوستی شود. این عارضه نادر است، اما خطر این عارضه در صورت استفاده بلند مدت میتواند افزایش پیدا کند.
کورتیکواستروئیدهای غیرفلورینه مانند هیدروکورتیزون، هیدروکورتیزون-١٧-بوتیرات و بودزونید در مقایسه با ترکیبات فلوئوردار، بیشتر منجر به حساسیت تماسی میشوند. عوامل خطر برای ایجاد حساسیت تماسی عبارتند از:
١. سابقه مثبت تست پچ به آلرژنهایی غیر از استروئیدها
٢. اگزمای مقاوم به درمان
٣. زخم پا
۴. درماتیت پرینه
۵. درماتیت اکتینیک مزمن

عفونت
عفونتهای پوستی_مخاطی مانند تینه آ ورسیکالر، اونیکومیکوزیس ناشی از میکروارگانیسمهای تریکوفیتون و کاندیدا، در طول درمان با استروئیدهای موضعی شایع است و در اوایل درمان رخ میدهد. میزان بروز آن بین ١۶ تا ۴٣ درصد متغیر است.
آکنه
درمان سیستمیک با کورتیکواستروئیدها و در برخی موارد، استفاده از کورتونهای موضعی منجر به ایجاد ضایعات آکنهای شکل میشوند. این ضایعات به صورت ضایعات التهابی کوچک و یک شکل همراه با کومدون یا بدون کومدون هستند که عمدتاً روی تنه و اندامها و با درگیری کمتر، روی صورت ایجاد میشوند. در استفاده از استروئیدهای استنشاقی، ضایعات در داخل و اطراف بینی یا دهان ایجاد میشود. به دلیل اثرات ضد التهابی کورتونهای موضعی، ممکن است در ابتدا ضایعات التهابی و قرمزی ضایعات سرکوب شود، اما با توقف مصرف دارو، این ضایعات شعلهور میشوند. استروئیدهای موضعی باعث افزایش غلظت اسیدهای چرب آزاد در لیپیدهای سطح پوست و افزایش تعداد باکتریها در مجرای پیلوسباسه میشوند. اسیدهای چرب آزادی که در مجاری پیلوسباسه تشکیل میشوند، منجر به ایجاد ضایعات کومدونی میشوند.
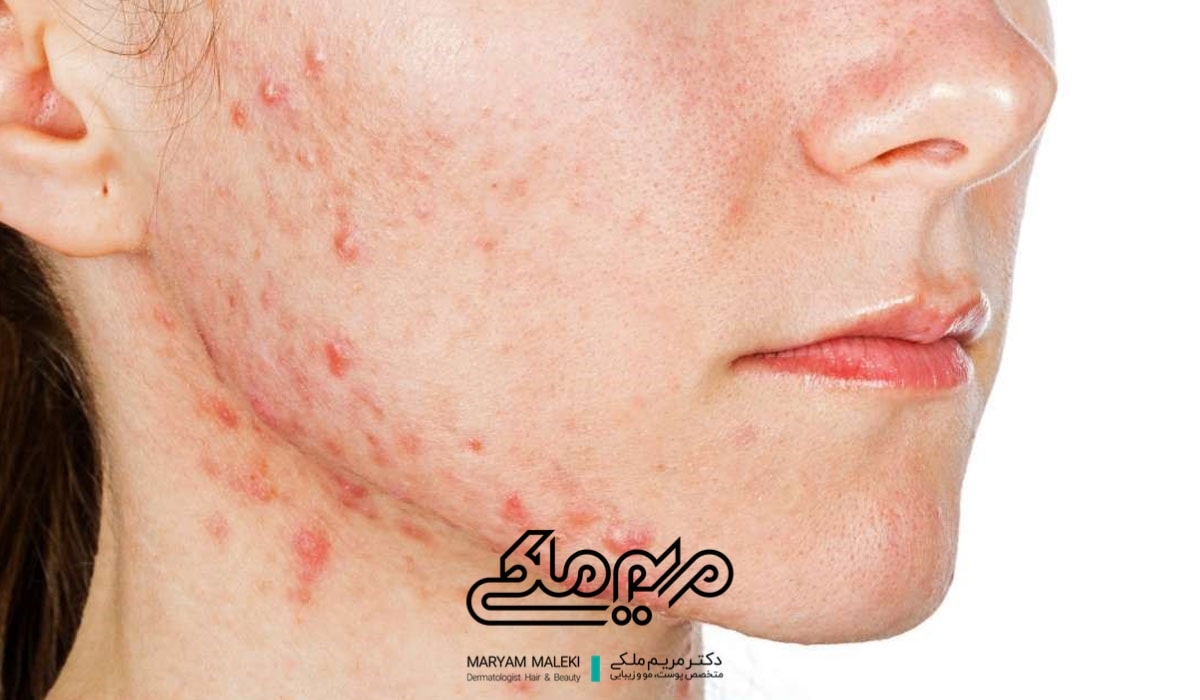
روزاسه
روزاسه ناشی از مصرف استروئیدهای موضعی، بیشتر در زنان میانسال دیده میشود. این ضایعات در ابتدا با مصرف کورتونهای موضعی با قدرت پایین کنترل میشوند، اما ضایعات ممکن است دوباره ظاهر شوند و نیاز به استفاده مداوم از کورتونهای موضعی با قدرت بالاتر داشته باشند.
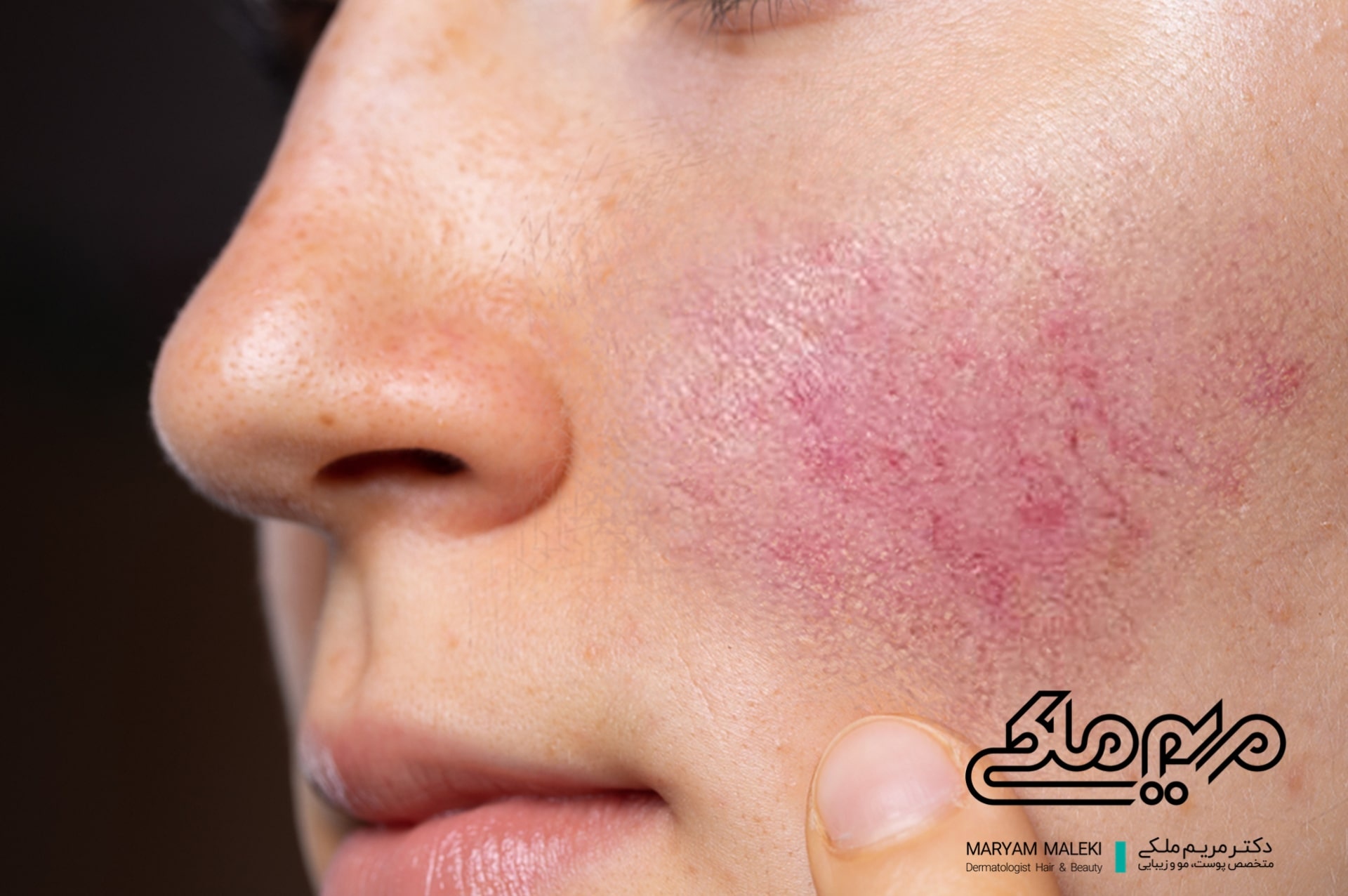
درماتیت اطراف دهان
این عارضه به دلیل استفاده طولانی مدت از کورتونهای موضعی با قدرت بالا ایجاد میشود. این عارضه به صورت ضایعات فولیکولی بر روی یک قاعده قرمز پوست دیده میشود.
افزایش موهای زائد
استروئیدها با مکانیسم ناشناختهای باعث رشد موهای زائد میشوند. این عارضه در استفاده از استروئیدهای موضعی نادر است و معمولاً با مصرف استروئیدهای سیستمیک ایجاد میشود. حتی ماهها پس از قطع مصرف کورتونهای موضعی، موهای زائد و تیره ممکن است باقی بمانند.
تاکی فیلاکسی
تاکی فیلاکسی به کاهش اثربخشی دارو به علت مصرف طولانی مدت دارو گفته میشود. این عارضه معمولا در بیماران مبتلا به پسوریازیسی که از کورتونها استفاده میکنند، دیده میشود. این عارضه هم چنین میتواند نشان دهنده عدم پذیرش یا تطابق بیمار با دارو، عدم تطابق شدت بیماری با میزان دارو یا قدرت کم دارو در بهبود بیماری باشد.
پدیده ریباند
قطع مصرف کورتونهای موضعی با قدرت بالا که در نواحی پوستی مبتلا به پسوریازیس و برای یک دوره طولانی استفاده شدهاند، ممکن است منجر به عود، شعلهور شدن یا تشدید بیماری شوند. این عارضه به ویژه زمانی که استروئیدها در مقادیر زیاد استفاده شوند رخ میدهد. اثرات عروقی کورتونهای موضعی به صورت انقباض عروق کوچک سطحی و به دنبال آن گشاد شدن مجدد عروق است که ممکن است پس از استفاده طولانی مدت دارو، این اثر گشاد کردن عروق ثابت بماند و همزمان به دلیل نازک شدن پوست، عروق زیر پوست به صورت آشکار قابل مشاهده شوند. به طور مشابه، ترک ناگهانی کورتونهای موضعی میتواند باعث تشدید اگزما شود.
اعتیاد به استروئید
اعتیاد به استروئید پس از استفاده از کورتونهای موضعی با قدرت بالا و معمولا در ناحیه صورت ایجاد میشود. بیماران مبتلا به اعتیاد به استروئیدها، دچار آکنه، روزاسه، درماتیت اطراف دهان و تلانژکتازی (گشاد شدن عروق) میشوند. این بیماران به دلیل ترس از ایجاد عوارض ناشی از ترک دارو بر روی صورت، به صورت مداوم از این داروها استفاده میکنند.
استفاده از کورتونهای موضعی دارای سه فاز است:
در فاز اول، درمان اولیه با این داروها باعث بهبود چروک، خارش، قرمزی و پوسته پوسته شدن و سایر علایم پوستی میشود.
در فاز دوم و با استفاده مداوم، این داروها موجب سرکوب موضعی سیستم ایمنی بدن و افزایش رشد میکروبی میشوند.
در فاز سوم و با قطع مصرف دارو، علایم عود میکنند و مجددا علایمی مانند خارش، قرمزی و پوسته پوسته شدن تظاهر پیدا میکنند. سندرم پوست قرمز خارشی (Red burning skin syndrome)، ممکن است در برخی موارد دیده شود.
تغییر در خاصیت ارتجاعی پوست
استروئیدهای موضعی خاصیت ارتجاعی پوست را کاهش میدهند.
پیری پوست
استفاده از کورتونهای موضعی به دلیل کاهش قابل توجه ضخامت پوست، به ویژه در مناطقی که در معرض نور قرار دارند، منجر به پیری پوست و تاثیر بیشتر اثرات آفتاب بر روی پوست میشوند.

سرکوب محور هیپوتالاموس_هیپوفیز_آدرنال
سرکوب این محور با استفاده از تمام کورتیکواستروئیدهای موضعی ایجاد میشود. عواملی که در سرکوب این محور تاثیرگذار هستند، شامل:
١. استفاده از کورتونهای موضعی نسبتاً قوی
٢. میزان نفوذ استروئید
٣. استفاده از غلظتهای بالاتر دارو
۴. استفاده از دارو در سطوح پوستی بزرگتر
بتامتازون دی پروپیونات و دی فلورازون دی استات توانایی زیادی در سرکوب عملکرد آدرنال دارند. استعمال ١۴ گرم در هفته پماد کلوبتازول پروپیونات، ممکن است باعث سرکوب این محور در کودکان شود و ۴٩ گرم در هفته بتامتازون دی پروپیونات، موجب کاهش سطح کورتیزول پلاسما میشود.
سرکوب برگشت پذیر و موقت با ۴٩ گرم کورتون موضعی با قدرت بالا که به مدت دو هفته استفاده شده، مشاهده شده است.
در کودکان به دلیل بالا بودن نسبت سطح بدن به حجم بدن، میزان جذب سیستمیک دارو افزایش مییابد و احتمال سرکوب این محور بیشتر است. عوارض گزارش شده مرتبط با سرکوب این محور شامل موارد زیر میباشد:
١. سندرم کوشینگ
٢. بیماری آدیسون
٣. تاخیر رشد و مرگ در کودکان
عملکرد محور هیپوتالاموس_هیپوفیز_آدرنال را میتوان با سنجش سطح هورمون آدرنوکورتیکوتروپین ارزیابی کرد.
بهبودی این عارضه وابسته به زمان و به صورت خود به خودی میباشد.
افزایش قند خون و دیابت
هیپرگلیسمی (افزایش قند خون) و ظهور دیابت نهفته، پس از استفاده طولانی مدت و جذب بالای این داروها از طریق پوست اتفاق میافتد. جذب سیستمیک این داروها ممکن است باعث تشدید هیپرگلیسمی شود، به ویژه در بیمارانی که مبتلا به بیماری کبدی میباشند.
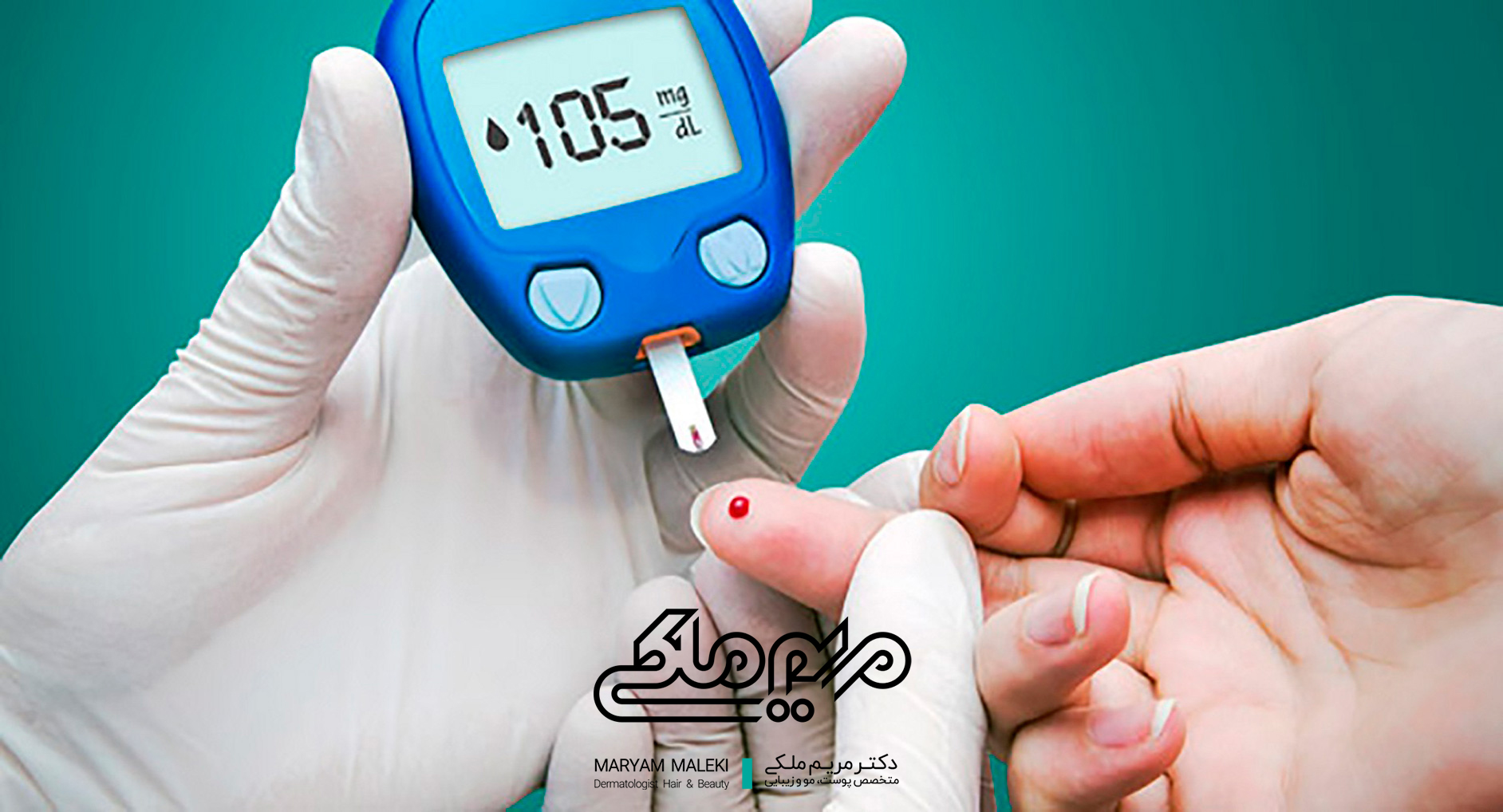
اثرات مینرالوکورتیکوئیدی
استروئیدهای موضعی دارای حداقل فعالیت مینرالوکورتیکوئیدی هستند، اما هیدروکورتیزون و ٩_آلفا_فلوروپردنیزولون دارای فعالیت مینرالوکورتیکوئیدی هستند. درمان طولانی مدت با این داروها ممکن است منجر به تورم بدن و کاهش کلسیم خون شود.
در چه شرایطی استفاده از کورتونهای موضعی باید با احتیاط صورت بگیرد؟
١. در عفونت پوستی استفاده از کورتونهای موضعی توصیه نمیشود، مگر اینکه پزشک اجازه استفاده از دارو را به بیمار بدهد.
٢. زخمهای پوستی با دهانه باز
٣. استفاده از اکثر کورتیکواستروئیدهای موضعی در دوران بارداری یا شیردهی بی خطر هستند. با این حال، باید قبل از شیر دادن به نوزاد، هرگونه کرم استروئیدی که روی پستانها استفاده شده است، شسته شود.
۴. کورتیکواستروئیدهای موضعی با قدرت بسیار بالا، معمولاً برای زنان باردار، شیرده یا برای کودکان بسیار خردسال تجویز نمیشود. اما گاهی اوقات ممکن است تحت نظر پزشک برای این بیماران تجویز شود.
راههای پیشگیری از عوارض جانبی کورتونهای موضعی چیست؟
١. در ابتدا جهت کنترل بیماری، از استروئیدهای با قدرت بالاتر استفاده کنید و بعد از رسیدن به پاسخ مناسب و در صورت نیاز به ادامه مصرف دارو، باید از داروهای با دوز پایینتر استفاده کنید.
٢. برای کاهش دفعات مصرف دارو، به صورت متناوب یا آخر هفته استفاده کنید.
٣. باید به صورت تدریجی دوز دارو کاهش پیدا کند.
۴. در کودکان و افراد سالمند باید با احتیاط خاصی تجویز شوند. به ویژه در استفاده از دارو در نواحی مانند کیسه بیضه، صورت و ناحیه اطراف دهان.
۵. نحوه استفاده از دارو را از پزشک خود بپرسید یا اطلاعات بروشور دارو را با دقت مطالعه کنید.
۶. دارو فقط در مناطق آسیب دیده پوست استفاده شود. به آرامی پوست خود را در منطقه آسیب دیده، با یک لایه نازک از دارو و در جهت رشد مو آغشته کنید.
٧. در صورت استفاده همزمان از کرمهای نرم کننده و پمادهای کورتون دار، ابتدا نرم کننده را به پوست خود بمالید. سپس حدود ٣٠ دقیقه صبر کنید و سپس از دارو استفاده کنید.

لینک کوتاه این مقاله: https://drmaleki.ir/?p=19608📋
تعداد بازدید از این مطلب: 409
لطفا از عکسهای قبل و بعد بیماران در گالری تصاویر دیدن فرمایید.
آدرس: اصفهان-خ چهارباغ بالا جنب مجتمع پارک ساختمان گلستان طبقه فوقانی بانک سپه مرکز لیزر هور (دکتر مریم ملکی)
تلفن :03136662224


۴ دیدگاه
جلال. دریا · ۱۵ آذر ۱۴۰۴ در ۱:۰۸ ق.ظ
سلام. بنده با صراحت تمام اعلام میکنم چیزی حدود یک سال مشتری پاقرص پماد کورتون از داروخانه شهر دماوند داروخانه دکترموحدبودم که متاسفانه یک دفعه هم مرا از عوارض این دارویاهمون پماد کورتون نکرده الان که این متن را مینویسم ساعت چهار بامداد میباشدکه فقط جهتالتیماتم به کلیه مردم و دوم دارخانهاکه بخاطر خدا مردم راهنمایی فرمایید بنده چیزی به فلج شدنم نمانده که به علت پادرد مرتب از این پماد لعنتی استفاده نمودم حتی رگ بندپی پشت پای چراانقدر نازک کرده
مریم ملکی · ۲۲ آذر ۱۴۰۴ در ۸:۱۹ ق.ظ
متاسفانه برخی از داروخانه ها فقط حکم مغازه پیدا کردن و بدون نسخه دارو را تحویل بیمار میدهند و این کار میتواند بسیار خطرناک باشد فعلا شما از یگ گرم ویتامین سی سی گل روزی دوبار تا شش ماه روی ناحیه نازک شده بمالید ممنون از اینکه اینجا پیام دادید.
پارمیس · ۳۱ شهریور ۱۴۰۴ در ۱۰:۱۳ ق.ظ
من پماد استفاده کردم که کمی کورتون داشت و الان یک طرف صورتم پر از جوشه با اینکه تا حالا این جوری نشده بود آیا از بین میروند؟
مریم ملکی · ۰۳ مهر ۱۴۰۴ در ۷:۴۷ ب.ظ
درود پماد را قطع کنید و از شوینده مخصوص پوست چرب استفاده کنید اگر شدید نیست خوب میشود.