درماتیت آتوپیک یا اگزمای آتوپیک، شایعترین بیماری التهابی پوست در دوران کودکی است. این بیماری ١۵ تا ٣٠ درصد از کودکان را مبتلا میکند. به طور ویژهای در کشورهای صنعتی شایع است. در ایالات متحده آمریکا، ٧/۴ میلیون کودک زیر ١٨ سال به علت درماتیت آتوپیک به پزشکان مراجعه میکنند. در این مقاله دکتر مریم ملکی به این موضوع میپردازند.
علائم بیماری درماتیت آتوپیک
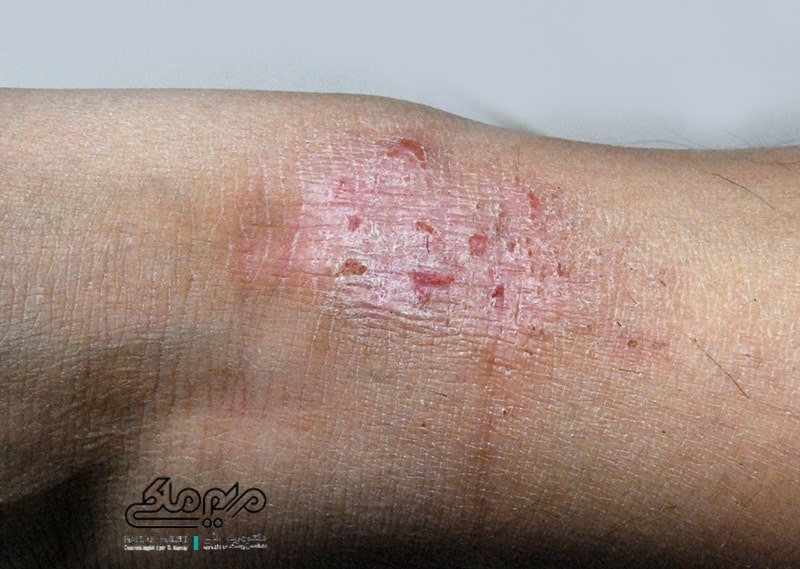
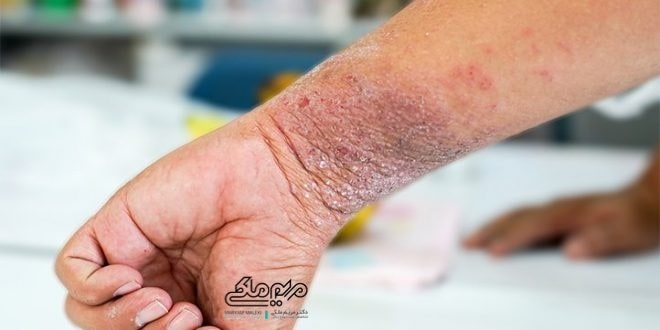
این بیماری با ضایعات پوستی خارشدار مزمن و عودکننده مشخص میشود که عموماً در اوایل دوران کودکی، معمولاً بین ٣ تا ۶ ماهگی ایجاد میشود. تقریباً ۶٠ درصد بیماران در سال اول زندگی و ٩٠ درصد تا ۵ سالگی دچار ضایعات اگزماتوز میشوند. توزیع ضایعات با سن متفاوت است. به طور کلی در ٢ سال اول زندگی، لکههای خارش دار و قرمز در گونهها، پوست سر و سطوح اکستنسور (بازکننده) اندامها ایجاد میشود. در ٢ تا ١٢ سالگی به ضایعات خشک، پلاکهای ضخیم، پاپولها و ترکهای پوست در ناحیه مچ دست و سطوح فلکسور (خم کننده) اندامها تبدیل میشوند. در حال حاضر دوازده معیار تشخیصی مختلف برای درماتیت آتوپیک وجود دارد که اولین آنها معیارهای Hanifin و Rajka است که در سال ١٩٨٠ مطرح شد. معیار هانیفین و راجکا از ۴ معیار اصلی و ٢٣ معیار بالینی فرعی تشکیل شده است و برای تشخیص این بیماری استفاده میشود.
درمان درماتیت آتوپیک بر چه اساسی است؟
رژیمهای درمانی برای درمان طولانی مدت درماتیت آتوپیک، باید در راستای دو هدف باشد:
١. کاهش التهاب پوست
٢. ترمیم سد آسیب دیده پوست
مرطوب کنندههای موضعی و داروهای ضدالتهابی موضعی، سنگ بنای رژیمهای درمانی در درماتیت آتوپیک هستند. اگرچه طیف گستردهای از مرطوبکنندهها و کورتیکواستروئیدهای موضعی وجود دارد، هرترکیبی از هر دو، همراه با مراقبتهای پوست، میتواند به طور موثری اکثر ضایعات خفیف تا متوسط را کنترل کند. با این حال، درماتیت آتوپیک متوسط تا شدید ممکن است نیاز به فتوتراپی یا داروهای خوراکی داشته باشد. ملاحظات ویژهای برای کودکان مبتلا به درماتیت آتوپیک در نظر گرفته شده است. زیرا اثرات نامطلوب شدید داروهای خوراکی و کورتیکواستروئیدهای موضعی با دوز بالا، باید با مزایای درمان سنجیده شود. داروهایی مانند کریزابورول و دوپیلوماب از درمانهای جدید درماتیت آتوپیک هستند.
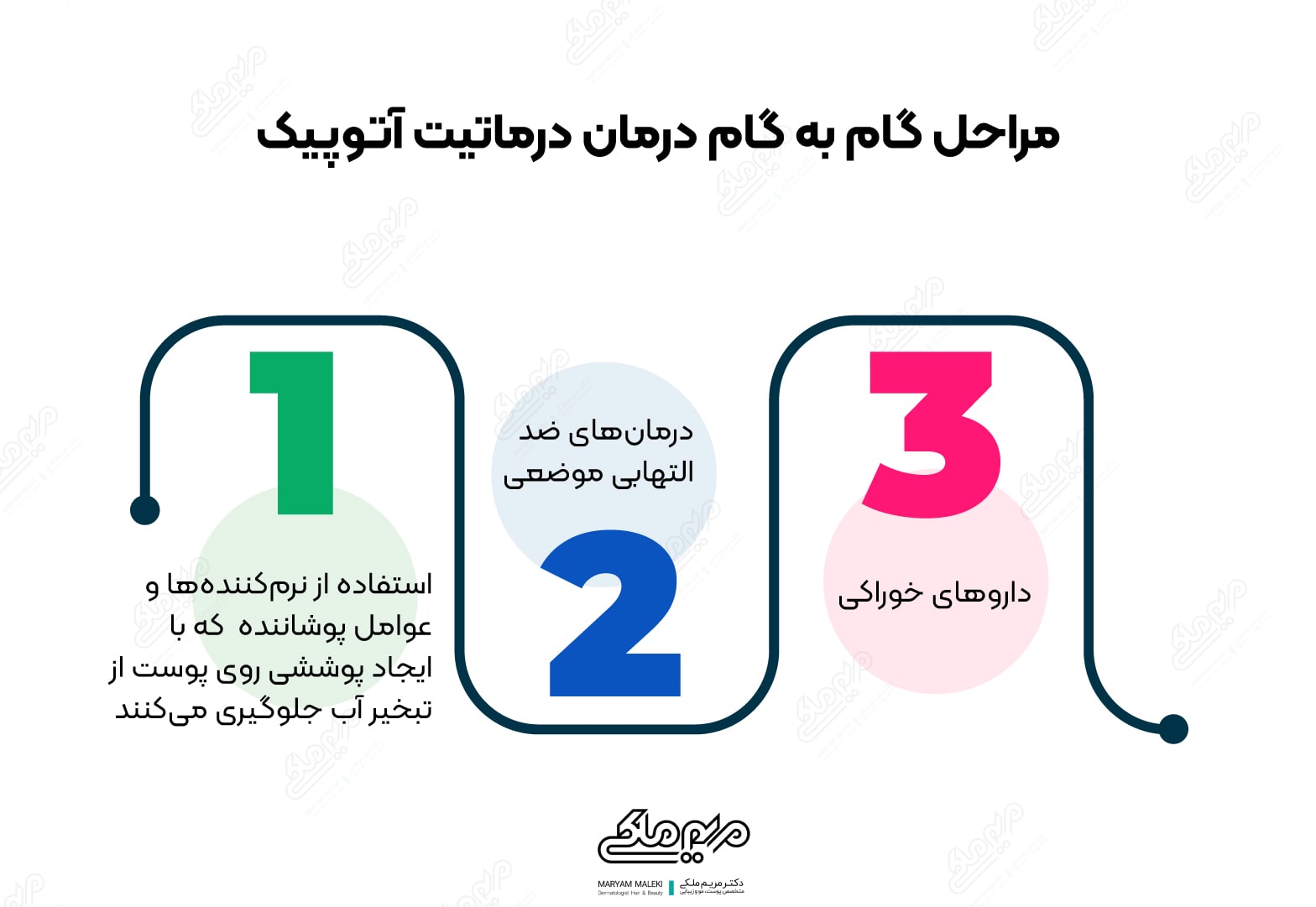
مراحل گام به گام درمان درماتیت آتوپیک کدامند؟
رژیمهای درمانی باید بر اساس شدت بیماری انتخاب شود و به صورت گام به گام و متناسب با شرایط هر بیمار انتخاب شود.
مراحل گام به گام درمان این بیماری به ترتیب، شامل:
١. استفاده از نرمکنندهها (گلیسریل استئارات، استرولهای سویا) و عوامل پوشاننده (مانند پترولاتوم، دایمتیکون، روغن معدنی) که با ایجاد پوششی روی پوست از تبخیرآب جلوگیری میکنند.
اسید لاکتیک، اوره، گلیسرول که آب را در لایه شاخی پوست جذب و حفظ میکنند.
٢. درمانهای ضدالتهابی موضعی
٣. داروهای خوراکی

آیا درمان درماتیت آتوپیک باید زودهنگام باشد؟
درمان زود هنگام درماتیت آتوپیک، نه تنها در درمان بیماری پوستی ضروری است، بلکه در جلوگیری از ایجاد بیماریهای آتوپیک مانند آلرژی غذایی، آسم و رینیت آلرژیک نیز ضروری است.
مرطوب کنندههای موضعی
اساسیترین و مهمترین گام در درمان درماتیت آتوپیک، آبرسانی به لایه شاخی پوست است. خشکی پوست یکی از علایم اصلی درماتیت آتوپیک است و به دلیل یک سد پوستی آسیب دیده و ناکارآمد ایجاد میشود. آبرسانی کافی، سد لایه شاخی پوست را حفظ میکند، اثرات مستقیم محرکها و آلرژنها بر روی پوست رابه حداقل میرساند و اثر درمانهای موضعی را به حداکثر میرساند. بنابراین نیاز به استروئیدهای موضعی را کاهش میدهد.
تفاوتهای پوست نوزادان و بزرگسالان
پوست نوزادان زیر دو سال در مقایسه با بزرگسالان، دارای اپیدرم و لایه شاخی نازکتر، محتوی آب بیشتر، اتلاف بیشتر آب از طریق پوست، PH پوست بالاتر و سرعت سلولسازی بالاتری دارد. نسبت سطح بدن به وزن بدن در نوزادان بالاست و در نتیجه جذب داروهای موضعی در آنها افزایش مییابد و نوزادان نیاز بیشتری به مرطوبکنندهها برای جلوگیری از تبخیر آب پوست و دوزهای پایینتر داروهای موضعی دارند.
فرمولهای جدیدتر مرطوبکنندههای موضعی حاوی موادی هستند که اثرات مشابه اجزای سد طبیعی پوست دارند. این مرطوب کنندهها در درمان درماتیت آتوپیک کودکان مؤثر بودهاند. مواد تشکیل دهنده این مرطوبکنندهها، شامل: سرامید، پالمیتویل تانول آمید، اسید گلیسیرتینیک و سایر هیدرولیپیدها ومحصولات تجزیه فیلاگرین هستند که سطح آن در پوست بیماران مبتلا به درماتیت آتوپیک کاهش یافته است. در مطالعات محدود در کودکان مشخص شده است که این مرطوب کنندهها به اندازه مرطوب کنندههای بدون نسخه، در کاهش علائم این بیماری موثر هستند و میتوانند مکملهای مفیدی برای کورتیکواستروئیدهای موضعی باشند. دستورالعملهای فعلی آکادمی پوست آمریکا، استفاده روزانه از مرطوبکنندهها را پیشنهاد میکند.
روش استفاده از نرمکنندههای پوستی
_ اگر ظرف ٣ دقیقه پس از خروج از حمام، از نرم کننده پوست استفاده نشود، رطوبت روی پوست تبخیر میشود و باعث خشکی بیش از حد پوست میشود.
_ قبل از استفاده از نرم کننده، نباید پوست را به طور کامل با حوله خشک کرد. بلکه برای از بین بردن آب اضافی، به آرامی حوله را روی پوست بگذارید.
با این حال، شواهد اولیه گزارش شده در سال ٢٠٢٠ نشان میدهد که نرمکنندهها ممکن است برای پیشگیری اولیه از درماتیت آتوپیک در نوزادان مفید نباشند.
_ لوسیون لاکتات آمونیوم ١٢ درصد، عملکرد سد پوستی را بهبود میبخشد و میتواند تحلیل پوست ناشی از مصرف کورتیکواستروئیدها را کاهش دهد.
درمان استرس و بیماریهای روانی
در صورت وجود استرسهای روانی به دنبال روانشناس، تکنیکهای آرامسازی و ماساژ درمانی باشید.
شیوههای حمام کردن
- استحمام روزانه به مدت ١٠ تا ٢٠ دقیقه با آب ولرم، با آبرسانی به پوست و از بین بردن پوستههای سروزی، آلرژنها و محرکها در درمان درماتیت آتوپیک مفید هستند.
- از مصرف آب داغ جهت شست و شو پرهیز کنید، زیرا باعث گشاد شدن عروق میشود و به دنبال آن میتواند باعث خارش و سوزش پوست شود.
- برای جلوگیری از اتلاف آب از طریق پوست، باید پس از حمام حتماً از مرطوب کنندهها استفاده شود.
- قرار دادن قسمتهای پوستی مبتلا به این بیماری، در آب ساده به مدت بیست دقیقه و به دنبال آن استفاده فوری و مستقیم از پمادهای کورتونی موضعی، میتواند در بهبود ضایعات شدید و ملتهب مفید باشد.
- هیچ مطالعهای برای حمایت از به کار بردن افزودنیها حین حمام مانند روغنها، نرمکنندهها و نمکها در درمان این بیماری وجود ندارد.
- افزودن هیپوکلریت سدیم رقیق در آب حمام (حمام سفید)، در بهبود بالینی کودکان مبتلا به درماتیت آتوپیک متوسط تا شدید موثر است. هیپوکلریت سدیم (Sodium hypochlorite) که با نامهای آب ژاول ،مایع سفیدکننده و وایتکس شناخته میشود، یک ترکیب شیمیایی با فرمول NaClO است. هیپوکلریت سدیم یک محلول رقیق سبز مایل به زرد است که به عنوان ماده ضد عفونیکننده و سفیدکننده خانگی مورداستفاده قرار میگیرد.(این روش، به عنوان یک درمان کمکی کمهزینه و موثر توصیه شده است.)
- تصور میشود که اضافه نمودن نمک در آب حمام، التهاب پوست را کاهش میدهد و در نتیجه تجمع باکتری استافیلوکوکوس اورئوس را روی پوست کاهش میدهد. اگزوتوکسینهای استافیلوکوک، به عنوانیک عامل تشدیدکننده درماتیت آتوپیک شناخته شدهاند. عوارض جانبی رایج حمامهای سفید کننده، شامل: تشدید خشکی پوست و تحریک پوست است.
- از صابونهای ملایم و بدون عطر و با pH خنثی استفاده کنید. اگر کودکان در سنین قبل از بلوغ هستند، حمام کردن با آب به تنهایی و بدون مایع یا صابون شوینده، توصیه میشود. بیماران پس از بلوغ باید از صابون فقط در ناحیه زیر بغل و کشاله ران استفاده کنند اما نیاز به استفاده از صابون در محلهای دیگر نیست. اگر صابونها برای پوست بیش از حد تحریککننده هستند، از لوسیونها استفاده کنید. این مواد دارای خواص پاک کنندگی عالی هستند و میزان تحریک با آنها کمتر است. این مواد باید بدون آب استفاده شوند و به آرامی روی سطح پوست آغشته شوند. سپس میتوان از یک پارچه یا دستمال نرم پنبهای برای پاک کردن آنها از سطح پوست استفاده کرد.
- شامپو بچه در موارد درماتیت پوست سر توصیه میشود.
پانسمانهای مرطوب
_ پانسمانهای مرطوب برای بهبودی درماتیت آتوپیک مقاوم و شدید بسیار مفید هستند. احساس خنکی روی پوست که ناشی از تبخیر آهسته با پانسمانهای مرطوب است، اثر ضد التهابی دارد و خارش را سرکوب میکند. پانسمان مرطوب به عنوان یک سد مکانیکی، از خراشیدگی پوست جلوگیری میکند، موجب بهبود سریع ضایعات میشود و پوست را از تماس با آلرژنها و باکتریها محافظت میکند.
در صورت نیاز به کورتیکواستروئیدها، فقط باید از داروهای کورتیکواستروئیدی رقیق شده، در زیر پانسمانهای مرطوب استفاده شود.
در صورت وجود ضایعات عفونی، باید حداقل دو تا سه روز پس از شروع درمان آنتی بیوتیکی، از پانسمانهای مرطوب استفاده نکرد تا بتوان روند بهبود زخمهای عفونی را زیر نظر داشت.
پس از حمام، یک لایه مرطوب از باند یا گاز یا یک لباس نخی روی لایهای از کورتیکواستروئید موضعی یا نرم کننده قرار میگیرد و روی آن یک لایه باند خشک پوشانده میشود. این پانسمانها از طریق ایجاد انسداد، افزایش نفوذ دارو، جلوگیری از خارش توسط بیمار و کاهش از دست دادن آب میتوانند اثرات سودمندی داشته باشند. پانسمانهای مرطوب به ویژه هنگامی که همراه با کورتیکواستروئیدها استفاده میشوند، اثرات سودمندی دارند.
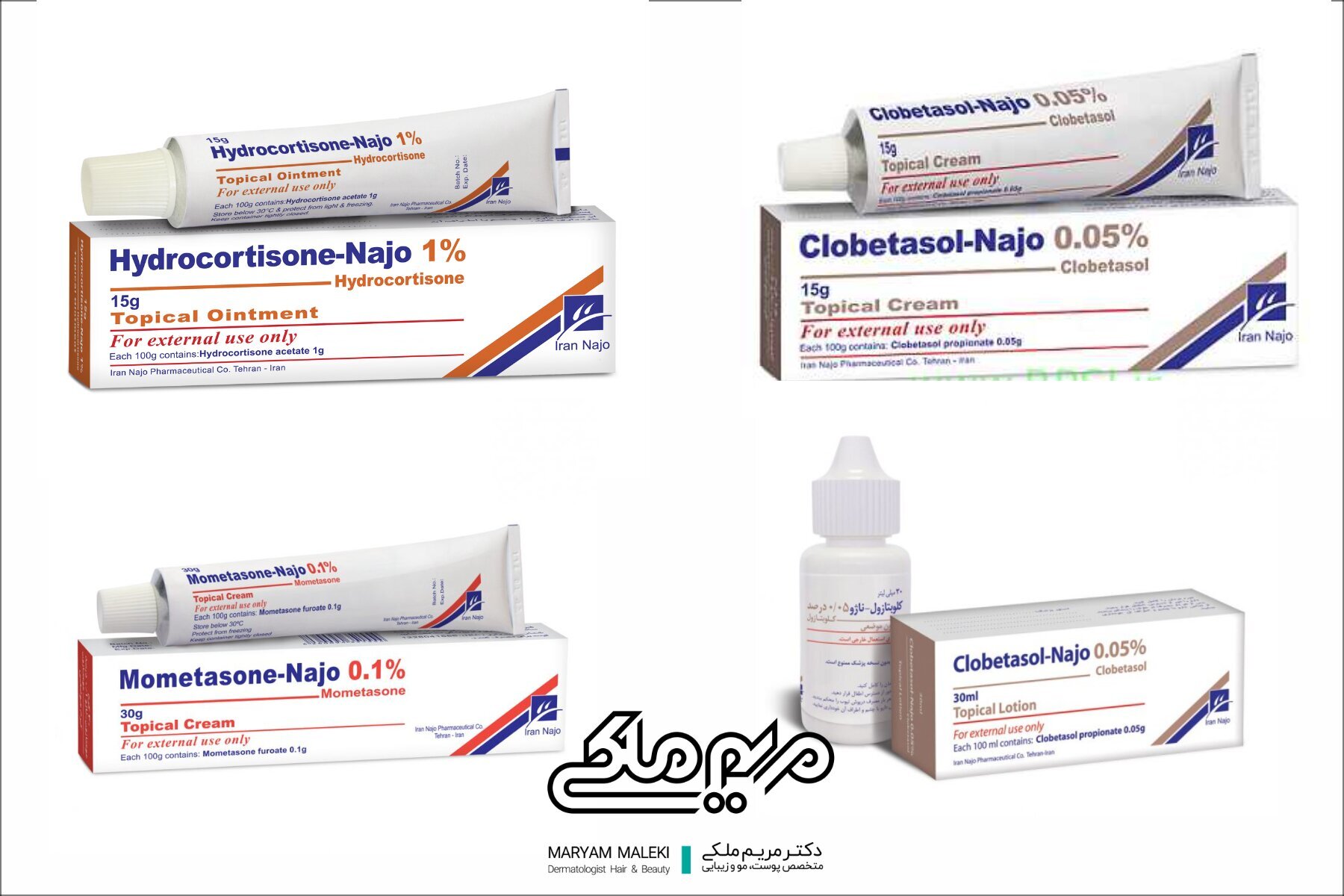
کورتیکواستروئیدهای موضعی
کورتیکواستروئیدهای (کورتونهای) موضعی عوامل ضدالتهابی ضروری در درمان درماتیت آتوپیک هستند که التهاب پوست را کاهش میدهند. معمولاً زمانی تجویز میشوند که پوست ملتهب به نظر میرسد یعنی قرمزی، ترشح، پوسته پوسته شدن پوست ایجاد شده باشد. همچنین به عنوان درمان نگهدارنده برای پیشگیری از عود استفاده میشود. این داروها بیش از ۶٠ سال است که برای درمان این بیماری استفاده میشود. به خوبی در اطفال مورد مطالعه قرار گرفته است و ثابت شده است که در کاهش علائم و نشانههای بالینی این بیماری، بیخطر و موثر هستند.
کرم فلوتیکازون پروپیونات ٠/٠۵ درصد، ژل و فوم ٠/٠۵ درصد دسوناید ( ژانوناید) و لوسیون هیدروکورتیزون بوتیرات ٠/١ درصد، تنها کورتیکواستروئیدهای موضعی هستند که توسط سازمان غذا و داروی ایالات متحده آمریکا (FDA) برای استفاده در نوزادان سه ماهه تایید شده است.
برای موارد شدید بیماری، از کورتونهای قویتر استفاده میشود. سپس باید دوز دارو تدریجا کاهش یابد تا عوارض آنها مثل تحلیل پوست، تلانژکتازی (گشاد شدن عروق، آکنه و استریا (ترکهای بنفش پوستی) به حداقل برسد.
استفاده مداوم و طولانی مدت از کورتیکواستروئیدهای قوی میتواند منجر به جذب سیستمیک قابل توجه و افزایش خطر عوارض جانبی سیستمیک شود. این عوارض، شامل:
- سرکوب محور هیپوتالاموسهیپوفیزآدرنال (HPA)
- تأخیر رشد استخوانها
مهارکنندههای موضعی کلسینورین
این داروها عوامل ضدالتهاب مشتق از باکتری هستند که به یک نوع از پروتئین داخل سلولی متصل میشوند. در درمان ضایعات روی پلکها، صورت و چینهای پوستی موثر هستند. عوارض ناشی از مصرف طولانی مدت استروئیدها را ندارند و تنها درمان مورد تایید سازمان جهانی غذا و دارو (FDA) برای موارد مزمن بیماری هستند. معمولا برای بیمارانی تجویز میشوند که به صورت طولانی مدت ازکورتیکواستروئیدهای موضعی استفاده میکنند.
دو دارو از این دسته، شامل:
_ تاکرولیموس: برای درمان موارد متوسط تا شدید بیماری استفاده میشود. اگرچه، تاکرولیموس ٠/٠٣درصد، اثربخشی و ایمنی در کودکان مبتلا به موارد خفیف تا متوسط را نشان داده است.
پماد تاکرولیموس ٠/٠٣ درصد ( protopic)، مورد تایید برای کودکان ٢ سال به بالا است. پماد تاکرولیموس ٠/١ درصد، مورد تایید برای سنین بالای ١۶ سال است.
_ کرم پیمکرولیموس (Elidel) ١ درصد، مورد تایید برای کودکان ٢ سال و سنین بالاتر است. برای موارد خفیف تا متوسط بیماری استفاده میشود.
کمیته مشاوره کودکان سازمان جهانی غذا و دارو، خطر ابتلا به سرطان ناشی از مصرف تاکرولیموس و پیمکرولیموس موضعی را هشدار داده است.
با این حال، این هشدار بیشتر در حد یک اعلام خطر تئوری است. زیرا اکثر سرطانها تنها با استفاده از تاکرولیموس خوراکی در بیمارانی که پیوند شدهاند، دیده شدهاست. FDA توصیه کرد که از مصرف داروها برای کودکان کمتر از ٢ سال خودداری شود. با این حال، از زمان این هشدار، تعدادی از مطالعات نتوانستهاند این علت را نشان دهند و بروز بدخیمی در جمعیت تحت درمان، مشابه با جمعیت عمومی بوده است.
این دسته دارویی در موارد تشدید، شعلهور شدن و جلوگیری از عود بیماری، همزمان با کورتیکواستروئیدهای موضعی استفاده میشوند. استفاده ترکیبی این دو دسته دارویی موثرتر ازاستفاده هر کدام به تنهایی است.
مهارکنندههای موضعی فسفودی استراز 4 (PDE-4)
_ پماد موضعی کریزابورول ٢ درصد (Eucrisa) توسط سازمان غذا و داروی ایالات متحده آمریکا، در دسامبر ٢٠١۶ برای درماتیت آتوپیک خفیف تا متوسط در بزرگسالان و کودکان بالای ٢ سال تایید شد. بیمارانی که کریزابورول دریافت کردند، پس از ٢٨ روز پوست شفاف یا تقریباً شفاف پیدا کردند. عوارض جانبی رایج آن، شامل سوزش پس از استعمال است.
_ دوپیلوماب (Dupilumab)، یک آنتی بادی مونوکلونال انسانی است که اخیرا سازمان جهانی غذا و دارو برای استفاده در بزرگسالان مبتلا به درماتیت آتوپیک متوسط تا شدید تایید کرده است. در تعداد قابلتوجهی از بیماران تحت درمان با ٣٠٠ میلیگرم دوپیلوماب هر دو هفته، ٧۵ درصد بهبودی در ضایعات گزارش شده است. علاوه بر این، موجب بهبودی علایم از جمله خارش، علائم اضطراب، افسردگی و افزایش کیفیت زندگی شده است. اگرچه استفاده از آن در حال حاضر فقط برای بزرگسالان تایید شده است، اما پس از مطالعه و بیخطر بودن آن در کودکان، ممکن است برای کودکان با سنین بالاتر مفید باشد.
مهارکنندههای ژانوس کیناز (JAK)
نتایج مطالعات انجام شده روی مهارکنندههای خوراکی و موضعی JAK، مورد تایید سازمان جهانی غذا و دارو (FDA) برای درمان درماتیت آتوپیک قرار گرفته است. این دسته دارویی، اثر ضد خارش دارند.
روکسولیتینیب موضعی
اولین مهارکننده موضعی JAK، کرم موضعی روکسولیتینیب ١/۵ درصد (Opzelura)، برای درمان کوتاه مدت و بلند مدت در موارد خفیف تا متوسط، در بزرگسالان و نوجوانانی که نقص ایمنی ندارند و بیماری آنها کنترل نشده است، استفاده میشود. به طور قابل توجهی بیماران در هفته هشتم، به نتایج مثبت دارو دست پیدا میکنند.
آپاداسیتینیب
_ مهارکننده خوراکی انتخابی JAK1 است.
_ برای درمان درماتیت آتوپیک مقاوم به درمان در موارد متوسط تا شدید بیماری و در بیماران بالای ١٢ سال که بیماری آنها با سایر داروهای خوراکی کنترل نشده است استفاده میشود.
_ بیماران در هفته ١۶ به نتایج مثبت دارو دست پیدا میکنند.
_ در نتایج مطالعات، کاهش خارش در اوایل روز دوم پس از مصرف دارو، گزارش شده است.
_ مصرف همزمان این دارو با کورتیکواستروئیدهای موضعی موجب بهبود علایم در هفته ١۶ میشود.

سرکوب کنندههای ایمنی سیستمیک
سرکوبکنندههای ایمنی سیستمیک مانند سیکلوسپورین، آزاتیوپرین، مایکوفنولات و متوترکسات در درمان موارد مزمن یا متوسط تا شدید مقاوم به درمانهای رایج موضعی تجویز میشوند. این درمانها برای استفاده در درماتیت آتوپیک مورد تایید سازمان جهانی غذا و دارو نیستند و دارای چندین سمیت مرتبط هستند. با این حال، ممکن است در کودکان مبتلا به موارد شدید بیماری، همراه با مرطوبکنندهها ودرمانهای موضعی مؤثر باشند.
سیکلوسپورین A
سیکلوسپورین A، یک مهارکننده کلسینورین است که از فعال شدن سلولهای ایمنی جلوگیری میکند.
از این دارو در درمان کوتاه مدت و طولانی مدت موارد شدید بیماری در سنین ٢ تا ١۶ سال استفاده میشود.
از عوارض آن، کاهش تراکم استخوان در کودکان است. دوز دارو در اطفال ٣ تا ۶ میلی گرم به ازای هرکیلوگرم در روز و ١۵٠ تا ٣٠٠ میلی گرم در روز در بزرگسالان است. بیماران باید از نظر عوارض جانبی که شامل عفونت، سمیت کلیوی، فشار خون بالا، لرزش، پرمویی، سردرد، هیپرپلازی لثه و افزایش خطر سرطان پوست و لنفوم میشود، تحت نظر گرفته شوند.
آزاتیوپرین
از تکثیر سلولهای ایمنی جلوگیری میکند. برای آرتریت روماتوئید و پیشگیری از رد پیوند کلیه و موارد شدید درماتیت آتوپیک استفاده میشود. در یک مطالعه گذشته نگر در رابطه با اثر آزاتیوپرین در درمان درماتیت آتوپیک شدید کودکان، ٢۴/۴٨ کودک پاسخ عالی به درمان و ١٣/۴٨ کودک پاسخ خوب به درمان داشتهاند. این دارو توسط تیوپورین متیل ترانسفراز (TPMT) متابولیزه میشود به همین دلیل سطح فعالیت پایه TPMT باید قبل از تجویز آزاتیوپرین در کودکان اندازه گیری شود. در مطالعهای دیده شد که کودکان با سطوح بالاتر TPMT، کمتر به درمان پاسخ دادند و خطر بیشتری برای سمیت کبدی داشتند درحالی که کودکان با سطوح پایینتر TPMT، پاسخ مطلوبتری داشتند اما خطر میلوساپرشن (سرکوب میلوسیتها) در آنها افزایش یافته است.
عوارض جانبی رایجتر این دارو تهوع، استفراغ و علائم گوارشی است که ممکن است باعث ناراحتی کودک و منجر به عدم رعایت مصرف دارو شود. دوز اطفال متفاوت است، اما اکثر مطالعات ٢/۵ mg/kg/day وحداکثر mg/kg/day ۴ توصیه میکنند. دوز به تدریج افزایش مییابد تا حالت تهوع و استفراغ به حداقل برسد.
متوترکسات
متوترکسات یک متابولیت ضد فولات است که ساخت DNA را مهار میکند. در درمان انواع بیماریهای پوستی التهابی مانند پسوریازیس و لوپوس اریتماتوز جلدی استفاده میشود. دوز اطفال مانند دوز بزرگسالان است. دوز در هر بیمار بسیار متفاوت است و بر اساس رژیم دوز پسوریازیس، ٠/٧_٠/٢ میلیگرم در هر کیلوگرم در هفته است.
عوارض جانبی شایع، عبارتند از: تهوع، استفراغ و استوماتیت. بیماران باید از نظر عوارض جانبی شدید و بالقوه غیرقابل برگشت مانند سرکوب مغز استخوان و فیبروز ریوی تحت نظر باشند.
مایکوفنولات موفتیل
یک داروی سرکوب کننده ایمنی است که رشد و تکثیر سلولهای ایمنی مهار میکند. به عنوان تک درمانی در کودکان مبتلا به درماتیت آتوپیک مقاوم به درمان شدید در سنین ٢ سال و بالاتر، بدون عوارض جانبی قابل توجه استفاده میشود. دوز در کودکان ١٢٠٠_۶٠٠ میلی گرم بر متر مربع است. در یک مطالعه، استفاده این دارو در کودکان در یک دوره ٢۴ ماهه متوالی، عوارض جانبی قابل توجهی را نشان نداد. عوارض جانبی شایع عبارتند از تهوع، استفراغ، و گرفتگی و کرامپ شکم.
کورتیکواستروئیدهای سیستمیک
کورتیکواستروئیدهای سیستمیک شامل پردنیزون، پردنیزولون و متیل پردنیزولون هستند. به طور کلی باید از استفاده در کودکان مبتلا به درماتیت آتوپیک اجتناب شود، زیرا خطرات درمان بیشتر از فواید آن است. خطرات شامل شعله ورشدن و افزایش شدت بیماری در صورت قطع مصرف آنها است. علاوه بر این، فشار خون بالا، عدم تحمل گلوکز، افزایش وزن، سرکوب آدرنال، افزایش عفونتها و کاهش تراکم استخوان در مصرف مزمن این داروها رایج است. در اطفال خطر کاهش رشد ناشی از این داروها وجود دارد که میتواند طولانی مدت باشد. شواهد کمی برای حمایت از مصرف استروئیدهای سیستمیک در درمان درماتیت آتوپیک وجود دارد. دوز مصرفی ١_٠/۵ میلیگرم به ازای هر کیلوگرم وزن بدن است. دوز استروئیدها باید به دقت کاهش یابد تا خطر سرکوب آدرنال و شعله ور شدن شدید بیماری کاهش یابد. کودکانی که از استروئیدهای سیستمیک استفاده میکنند به چک فشار خون، اندازه گیری سرعت رشد، معاینه چشم پزشکی و آزمایش سرکوب محور هیپوتالاموس-هیپوفیز-آدرنال نیاز دارند.
فتوتراپی
سودمندی اشعه ماوراء بنفش به همراه پسورالن خوراکی در درمان درماتیت آتوپیک از اواخر دهه ١٩٧٠مطرح شد. از آن زمان، از انواع نور درمانی به عنوان درمان کوتاه مدت این بیماری استفاده شده است.
ازجمله نور طبیعی خورشید، اشعه فرابنفش B با باند باریک (NB-UVB)، فرابنفش B با باند وسیع (BB-UVB)، فرابنفش A، پسورالن موضعی و سیستمیک به همراه فرابنفش A و اشعه فرابنفش A و B ترکیبی.
اشعه فرابنفش B با باند باریک (NB-UVB)، به دلیل اثربخشی، در دسترس بودن و خطر کم عوارض جانبی، رایجترین نور درمانی توصیه شده است. فتوتراپی به طور کلی در درمان درماتیت آتوپیک مقاوم به داروهای موضعی معمولی توصیه میشود و میتواند به عنوان تک درمانی یا در ترکیب با کورتیکواستروئیدهای موضعی استفاده شود. استفاده همزمان با مهارکنندههای موضعی کلسینورین توصیه نمیشود. در کودکان، فتوتراپی اثربخشی و ایمنی خوبی نشان داده است.
لیزرهای مختلف (مانند اگزایمر، دیود و رنگ پالس) و فتوشیمی درمانی خارج از بدن، از جمله روشهای درمانی برای درماتیت آتوپیک هستند. فتوشیمی تراپی در بیماران درماتیت آتوپیک منتشر و اریترودرمیک (قرمزشدن پوست) استفاده میشود. با فتوتراپی طولانی مدت، به دلیل قرار گرفتن در معرض اشعه ماوراءبنفش، خطر ابتلا به سرطان پوست افزایش مییابد. اگرچه یک مطالعه بزرگ هیچ ارتباط قابل توجهی بین درمان NB-UVB و سرطان پوست پیدا نکرد، درمان با PUVA افزایش جزئی در بروز سرطان سلول بازال دارد.
درمانهای جدید
چندین درمان در حال حاضر تحت بررسی برای درمان درماتیت آتوپیک هستند. از جمله این درمانها، داروهای بیولوژیک هستند که در حال حاضر مورد تایید سازمان جهانی غذا و دارو برای استفاده درکودکان نیستند.
لیپوکسین موضعی
لیپوکسینها مولکولهای ضد التهابی هستند که از تجزیه اسید آراشیدونیک حاصل میشوند. این مولکولها در طول التهاب فعال میشوند و از تولید مواد التهابی مختلف جلوگیری میکنند. در مطالعهای بر روی نوزادان مبتلا به درماتیت آتوپیک تحت درمان با لیپوکسین موضعی، به طور قابل توجهی شدت بیماری کاهش یافته و کیفیت زندگی را بهبود یافته بود.
اومالیزوماب
اومالیزوماب یک آنتی بادی مونوکلونال انسانی است. در یک مطالعه در کودکان ۶ تا ١٩ ساله مبتلا به درماتیت آتوپیک شدید، بهبود علائم بالینی پس از ٣ تا ۶ ماه درمان نشان داده شد. با این حال، یک بررسی سیستماتیک اخیر، هیچ شواهد مشخصی مبنی بر اثربخشی omalizumab به عنوان یک درمان برای درماتیت آتوپیک بیان نکرده است.
اینترفرون گامای نوترکیب
چندین مطالعه استفاده از اینترفرون گامای نوترکیب زیر جلدی (rIFN-γ) در درمان درماتیت آتوپیک را مورد بررسی قرار دادهاند. نتایج حاصل از آن، بهبودی در علایم بالینی بیماران بوده است.
۶٧ درصد از کودکان ٣ تا ٢٠ سال، بیش از ۵٠ درصد بهبودی پیدا کردند.
عوارض جانبی آن شامل علائم شبه آنفولانزا، افزایش گذرا در آنزیمهای کبدی و سرکوب گلبولهای سفید خون است.
لینک کوتاه این مقاله: https://drmaleki.ir/?p=18826📋
تعداد بازدید از این مطلب: 589
لطفا از عکسهای قبل و بعد بیماران در گالری تصاویر دیدن فرمایید.
آدرس: اصفهان-خ چهارباغ بالا جنب مجتمع پارک ساختمان گلستان طبقه فوقانی بانک سپه مرکز لیزر هور (دکتر مریم ملکی)
تلفن :03136662224



۰ دیدگاه