نورودرماتیت نوعی بیماری مزمن پوستی است که از مهمترین علائم اولیه آن خارش بخشهایی از پوست است. خاراندن این نواحی باعث میشود تا خارش ادامه یابد و حتی بیشتر شود. دکتر مریم ملکی متخصص پوست و مو در اصفهان در این مقاله به توضیحات بیشتر میپردازد.
نورودرماتیت با نام لیکن سیمپلکس مزمن یا به اصطلاح عامیانه اگزماى عصبى یا خارش عصبی هم شناخته میشود ولی بیماری خطرناک و مسری نیست. این بیماری نوعی التهاب پوست بوده که علائم مختلفی ایجاد میکند. از مهمترین علائم آن وجود پلاک پوستهدار به رنگ قرمز یا بنفش تیره با حدود واضح و خطوط پوستی برجسته و مشخص است که به این حالت، لیکنیفیه شدن پوست میگویند.
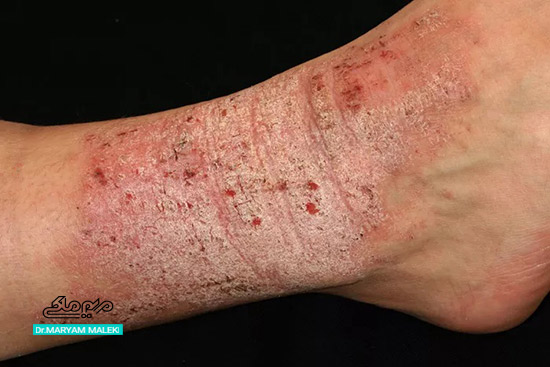
شکل 1 نورودرماتیت لیکن سیمپلکس (اگزما یا خارش عصبى)
علت ایجاد نورودرماتیت
دلیل اصلی این بیماری مشخص نیست. گاهی اوقات این بیماری به دلیل تماس شی آزاردهندهای با پوست یا اصطکاک چیزی با پوست مانند لباسهای تنگ یا نیش حشرات به وجود میآید. خارش این نواحی با خاراندن بیشتر وخیم میشود.در بعضی موارد هم نورودرماتیت به سایر بیماریهای پوستی ارتباط داده میشود مانند خشکی پوست، اگزما یا پسوریازیس. استرس و اضطراب هم میتوانند از عوامل محرک این بیماری باشند.
فرایند خارش و خاراندن مکرر در پوست منجر به ضخیم شدن و کلفتی پوست شده و به پوست حالتی سفت، خشن یا چرممانند میبخشد. استرس ممکن است در ایجاد لیکن سیمپلکس مزمن در بعضی افراد نقش داشته باشد بنابراین باید آن را شناسایی و برطرف کرد. بیمار باید درک کند که تا وقتی خارش و خاراندن ضایعات حتی به مقدار اندک متوقف نشده باشد، ضایعات پوستی بهبود پیدا نمیکنند. خراشاندن پوست معمولا در حین خواب رخ میدهد و لذا پوشاندن ناحیه مبتلا ممکن است لازم باشد.
عوارض نورودرماتیت چیست؟
- این احتمال وجود دارد که شدت خارش خیلی زیاد باشد یا بیماری مزمن شود که در این صورت اختلالاتی در خواب، عملکرد جنسی و کیفیت زندگی فرد به وجود خواهد آمد.
- خارش مکرر سبب ایجاد خراشهای ریز در پوست و ورود باکتری به پوست میشود، وجود پوستههای مرطوب، دلمه و پوستولها نشانه عفونت ثانویه است که باید با آنتیبیوتیک درمان گردد.
- در بیمارانی که دائما پوست سرشان را میخارانند، ندولهایی تشکیل میشود که معمولا کوچکتر از ۱ سانتیمتر هستند و در پوست سر پراکندهاند.
- شکست چرخهی خارش و خاراندن ناحیه مبتلا به این بیماری کاری دشوار است و موفقیت حاصل از درمان با توجه به توانایی فرد در مقاومت در برابر خاراندن این نواحی و روشهای درمانی تخصصی تعیین میشود. داروها و کرمهای تجویزی میتوانند به بهبود خارش فرد کمک نمایند. همچنین بهتر است از عوامل تشدیدکنندهی این بیماری دوری جویید یا آنها را از زندگی خود حذف نمایید.
- خاراندن زیاد یک ناحیه باعث بروز زخم، عفونتهای باکتریایی یا زخمهای دائمی و تغییر رنگ پوست میشود. خاراندن میتواند اختلالاتی در خواب شما هم بوجود آورد.
نشانههای نورودرماتیت کدامند؟
- خارش در نواحی از پوست
- پوست حالتی ضخیم و چرممانند یا پوستهپوسته پیدا میکند.
- بخشهایی از پوست ضخیم و برآمده میشوند و به رنگ قرمز یا رنگی تیرهتر از پوست در میآیند.
در نورودرماتیت کدام نواحی بدن درگیر میشوند؟
نواحی پوستی درگیر در این بیماری عبارتند از:
- قسمت خارجی ساق پا
- مچ دست و قوزک پا
- پشت گردن و کمر
- پوست کف سر
- پلکهای فوقانی
- چین پشت گوش
- ناحیه تناسلی، بیضهها، لابیاها و مقعد
خارش ضایعات باعث تسکین محل التهاب میشود و بیمار از این کار لذت زیادی می برد. از بین رفتن این احساس لذتبخش یا تداوم ناخودآگاه و عادی شدن خارش میتواند علت عود مکرر این بیماری پوستی باشد. لیکن سیمپلکس تناسلی می تواند بسیار مزمن شود و معضلی ایجاد کند که زجر و درماندگی قابل ملاحظه ای برای بیمار در پی داشته باشد.
شایعترین نواحی پوستی که در این بیماری درگیر میشوند آنهایی هستند که دسترسی به آنها آسان است و بنابراین بیمار دائما آنها را میخاراند و باعث خراشیدن و التهاب پوست یا درماتیت میشود. ممکن است خارش ناشی از این بیماری شدید و موقتی باشد یا به همان شدت به صورت همیشگی و دائمی وجود داشته باشد. احتمالا فرد از روی عادت یا در طی خواب نیز ناحیه مورد نظر را میخاراند.
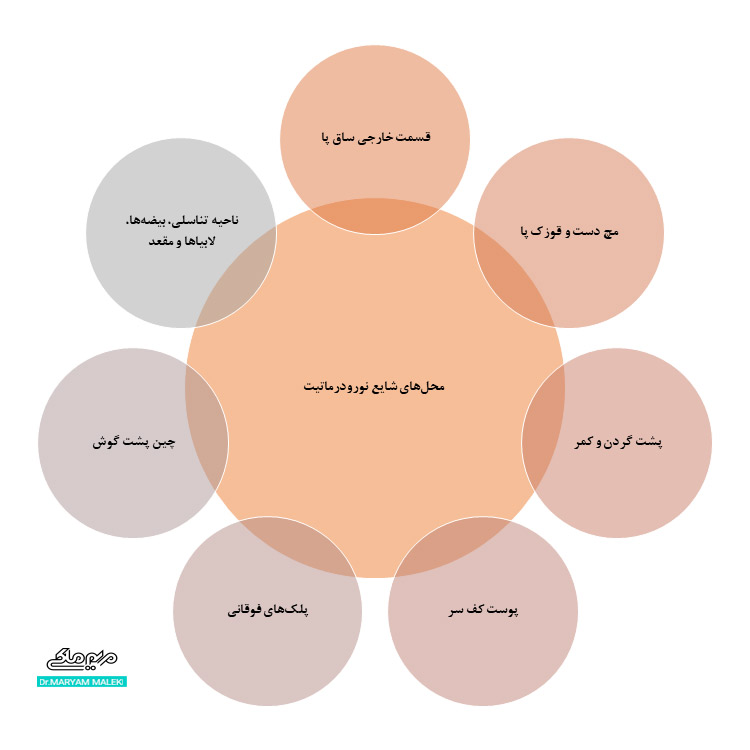
شکل 2 محلهای شایع نورودرماتیت
یافتههای آزمایشگاهی نورودرماتیت
تراشیدن ضایعات پوستی و مطالعه تراشهها با هیدروکسید پتاسیم برای بررسی کچلی (تینه آ) لازم است. عفونت قارچی تینه آ میتواند علائم لیکن سیمپلکس مزمن را تقلید کند. آلرژی تماسی میتواند سبب بروز لیکن سیمپلکس مزمن شود یا آن را عارضهدار کند. در صورت ابتلای پوست اطراف چشم، پشت دستها یا پاها، پوست ناحیه تناسلی، بیضهها و مقعد باید تست حساسیت پوستی یا پچ تست (Patch Test) برای شناسایی نقش آلرژنها در ایجاد بیماری، انجام شود. در مواردی که پزشک در تشخیص دچار شک شود ممکن است تکهبرداری یا بیوپسی پوست انجام دهد.
زمان مناسب مراجعه به پزشک
- زمانی که شما به صورت مکرر محلی مشخص از پوست خود را میخارانید.
- زمانی که خارش این نواحی باعث میشود تا نتوانید درست بخوابید یا بر فعالیتهای روزمرهی خود تمرکز نمایید.
- زمانی که پوست شما دردناک شده است و به نظر میرسد ملتهب یا عفونی شده است.
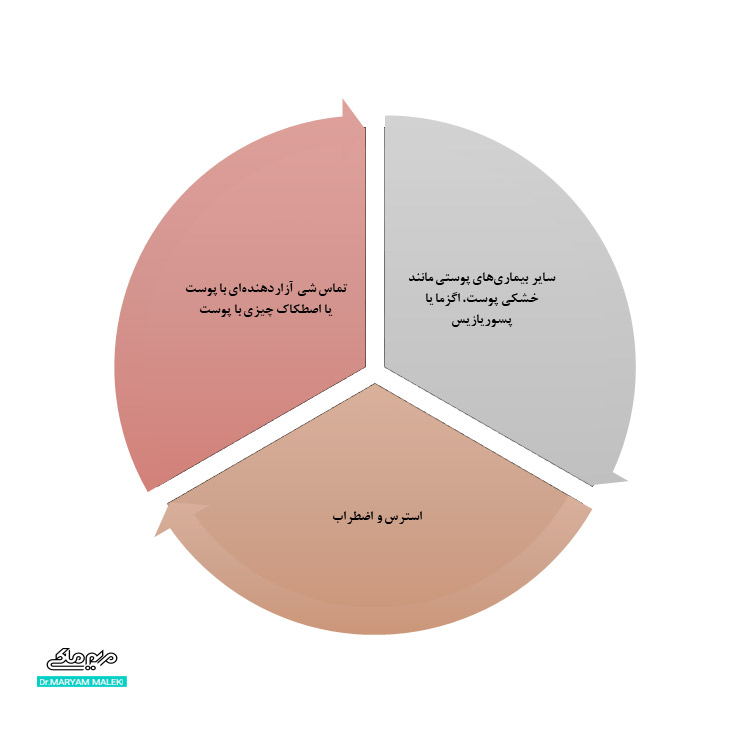
شکل 3 عللهای نورودرماتیت
عوامل تشدیدکننده نورودرماتیت کدامند؟
تعدادی از عوامل احتمال ابتلا به نورودرماتیت را افزایش میدهند مانند:
- سن و جنیست: خانمها بیشتر از آقایان در معرض ابتلا به این بیماری هستند، این بیماری پوستی در بزرگسالان سنین بین 30 تا 50 سال را دچار میکند ولی ممکن است در کودکان نیز دیده شود، مخصوصا کودکانی که دچار آلرژیهای پوستی هستند.
- سایر بیماریهای پوستی: افرادی که سابقه خانوادگی یا شخصی ابتلا به درماتیت، اگزما، پسوریازیس و بیماریهای مشابه را دارند بیشتر در معرض ابتلا به نورودرماتیت قرار دارند.
- اختلالات اضطرابی: استرس و اضطراب میتواند باعث بروز خارشی شود که به نورودرماتیت مرتبط است.
سیر و پیشآگهی بیماری نورودرماتیت
پلاک پوستی لیکن سیمپلکس معمولا به صورت موضعی باقی میماند و با گذشت زمان بزرگ نمیشود. این پلاک التهابی پس از ایجاد معمولا افزایش اندازه پیدا نمیکند. در کل میتوان گفت که پیشآگهی یا پروگنوز (Prognosis) بیماری خوب است.
روشهای درمانی به منظور کنترل و پیشگیری از خارش
روشهای درمانی به منظور کنترل خارش و پیشگیری از خاراندن نواحی مبتلا به بیماری و تعیین دلایل اصلی بیماری صورت میگیرد:
- کرمهای ضدالتهاب قوی: در صورتی که کرمهای غیر تجویزی کورتیکواستروئید اثربخشی لازم را نداشته باشند، ممکن است پزشکتان داروی قویتری را تجویز کند، ضمن این که استفاده از پمادها زیر پلاستیک سبب افزایش جذب و نفوذ دارو میشود.
- تزریق کورتیکواستروئیدها: ممکن است پزشکتان کورتیکواستروئیدها را مستقیما در ناحیه مبتلا به بیماری تزریق کند.
- داروهای ضدخارش: انتیهیستامینهای تجویزی به بهبود خارش بسیاری از افراد مبتلا به نورودرماتیت کمک میکنند. ممکن است تعدادی از این داروها باعث بروز خواب الودگی شوند و به بهبود خارش در طی خواب نیز کمک نمایند.
- داروهای ضداضطراب: از آن جایی که اضطراب و استرس میتوانند عامل بروز نورودرماتیت باشند داروهای ضداضطراب در پیشگیری از خارش موثرند.
- پرتودرمانی: گاهی اوقات قرارگیری ناحیه مبتلا به این بیماری در برابر انواع ویژه از پرتوها میتواند در بهبود بیماری موثر باشد.
- رواندرمانی: صحبت با یک مشاور به شما کمک میکند تا میزان تاثیر عواطف و رفتارهای خود بر بهبود یا وخامت خارشهای ناشی از این بیماری را متوجه شوید.
چند نکته کاربردی در درمان نورودرماتیت
- با خیس کردن ناحیه مبتلا در آب به مدت ۵ دقیقه و سپس استفاده از یک پماد یا کرم حاوی کورتون یا استروئید موضعی با توان متوسط تا بالا و پوشاندن ناحیه با پلاستیک یا سلفون سرعت جذب دارو و بهبود بیماری افزایش مییابد.
- در درمان اگزما تناسلی، بیضهها، مقعد و چین پشت گوش از پمادهای کورتونی موضعی قوی نباید استفاده کرد در عوض، این نواحی را باید با پمادهای حاوی استروئیدهای موضعی کمتوان یا پمادهای مهارکنندههای کالسینورین (تاکرولیموس) درمان کرد.
- برای درمان ضایعات اگزمایی پوست سر یک ژل استروئید گروه ۱ یا ۲ نظیر کرم فلوسینونید (Lidex) یا محلولی نظیر کلوبتازول (محلول پوست سر Cormax) به صورت روزانه، دو بار در روز به کار میرود.
- نواحی مرطوبی که دچار عفونت ثانویه شدهاند و پوستول و دلمه بستهاند، با آنتیبیوتیکهای خوراکی و یک لوسیون استروئید موضعی درمان میشوند.
- ندولهایی که به دلیل خارش پوست سر ایجاد شدهاند ممکن است نسبت به درمان بسیار مقاوم باشند و به تزریقات ماهیانه داخل ضایعه با تریامسینولون استونید احتیاج پیدا کنند.
روشهای نوین درمانی نورودرماتیت
در این زمینه باید مطالعات بیشتری صورت گیرد ولی تعدادی از مطالعات نشان میدهند که روشهای درمانی ذیل میتوانند اثربخش باشند:
- لیزردرمانی: کاربرد لیزرهای کمتوان در بهبود هرچه سریعتر نورودرماتیت جایگاه ویژهای دارد و سبب شکسته شدن سریع چرخه خارش و خاراندن پوست میگردد.
- تزریق بوتاکس یا سم بوتولینیوم: این تکنیک به کاهش خارش و رفع تکههای ضخیم پوستی کمک میکند.
- محلولهای اسپرین: میتوان محلولی از ترکیبات اسپرین و دیکلرومتان را بر روی ناحیه مورد نظر مالید. این روش برای تعدادی از افراد مبتلا به نورودرماتیت موثر بوده است.
دکتر مریم ملکی اضافه میکند دستگاههای لیزر کمتوان موجود در کلینیک هور این امکان را به پزشکان میدهد که بیماران خود را سریعتر و بهتر درمان کنند.
لطفا از عکسهای قبل و بعد بیماران در گالری عکس دیدن فرمایید.
آدرس: اصفهان-خ چهارباغ بالا جنب مجتمع پارک ساختمان گلستان طبقه فوقانی بانک سپه مرکز لیزر هور (دکتر مریم ملکی)
- تلفن :03116662224
لینک کوتاه این مقاله: https://drmaleki.ir/?p=12156📋
تعداد بازدید از این مطلب: 5875
لطفا از عکسهای قبل و بعد بیماران در گالری تصاویر دیدن فرمایید.
آدرس: اصفهان-خ چهارباغ بالا جنب مجتمع پارک ساختمان گلستان طبقه فوقانی بانک سپه مرکز لیزر هور (دکتر مریم ملکی)
تلفن :03136662224


۰ دیدگاه